Asimismo, el Estudio EPISER (Umbria, et al. 2001)9 constataba que el 80% de la población va a sufrir dolor lumbar en algún momento de su vida. En la mayor parte de los casos es de carácter benigno, y sólo en alrededor de un 10% representa un problema mayor que precisa de atención médica especializada y requiere una serie de exploraciones complementarias (escáner, resonancia magnética, etc.) para llegar a establecer su diagnóstico. Constituye una patología de consulta frecuente en atención primaria, pero también son muchos los pacientes que, si el dolor no es muy intenso y/o incapacitante, acuden a la farmacia solicitando «algo» para aliviar el dolor. Esto ocurre sobre todo cuando el paciente ha sufrido otros episodios y reconoce sus síntomas.
Lumbalgia aguda (lumbago)
La lumbalgia (lumbago) se manifiesta con dolor de aparición brusca, de un día para otro y de diversa intensidad. Afecta a la parte baja de la espalda, en la zona de las vértebras lumbares situada entre las dos últimas costillas y la zona glútea. Generalmente es de corta duración, pero con mayor o menor dolor puede llegar a durar hasta 3 meses. Cuando los síntomas duran hasta 6 semanas, se habla de lumbalgia aguda, cuando dura más de 6 semanas y hasta 3 meses, se habla de lumbalgia subaguda, y si sobrepasa los 3 meses se trata de una lumbalgia crónica. En el último caso, si tras la exploración el dolor no se asocia a ninguna causa concreta detectable, debemos hablar de lumbalgia crónica inespecífica. En la tabla 1 se muestran los principales síntomas de la lumbalgia.
Límites del consejo farmacéutico
Las causas más frecuentes de lumbalgia suelen agruparse en dos tipos: las debidas a enfermedades asociadas a alteraciones estructurales o degenerativas de la columna vertebral (desviaciones, inflamación, distensiones, malformaciones, degeneración del cartílago, etc.), y las de causa mecánica, por sobrecarga, esfuerzo o debilitamiento de la musculatura de soporte (tabla 2).
Algunas características del dolor lumbar
• La lumbalgia de causa mecánica se caracteriza por dolor que aumenta al mover la región lumbar, pero que mejora con el reposo y no se acompaña de fiebre o pérdida de peso ni de otras alteraciones. Este tipo de lumbalgias constituyen cerca del 90% de las que se consultan en las farmacias.
• La artrosis lumbar es la causa más frecuente de dolor lumbar asociado a alteraciones de la columna. El dolor es de tipo mecánico, y se presenta como una lumbalgia aguda. Se alterna con largos periodos en que el paciente no nota molestias y ocasionales reagudizaciones del dolor. En las personas que padecen artrosis lumbar, los síntomas parecen estar influidos por los cambios de tiempo, aunque no se conoce exactamente el motivo.
• En las espondilitis el dolor aparece en reposo (generalmente por las noches o al amanecer) y mejora con la actividad. Se trata de un dolor inflamatorio, y el paciente debe ser derivado al reumatólogo.
• En los pacientes con osteoporosis, la aparición de dolor lumbar agudo puede indicar una fractura vertebral, por lo que deben ser derivados inmediatamente al médico especialista.
• Lumbalgia de la mujer embarazada. Con el aumento de peso del embarazo, el abdomen ejerce una presión en la pared abdominal, pelvis y columna. Para compensarla, la embarazada tiende a doblar el cuerpo hacia atrás, en posición de hiperlordosis, lo que suele provocar lumbago y lumbociáticas.
• La hernia discal se manifiesta habitualmente por lumbociática (véase apartado correspondiente).
Límites del consejo farmacéutico
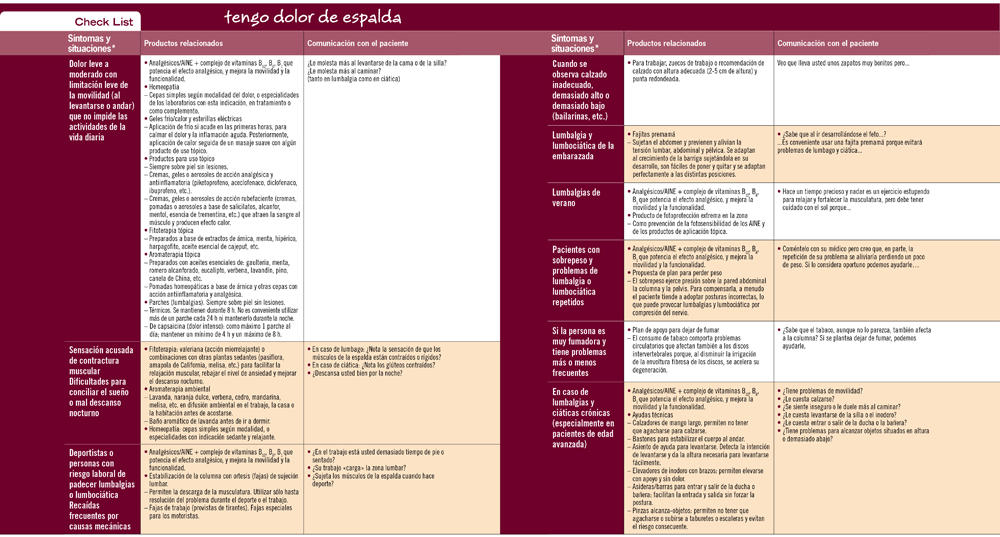
El consejo farmacéutico se limitará a las lumbalgias con dolor leve a moderado asociado a causa mecánica. Deben derivarse al médico todos los casos descritos en la tabla 3. Si con el tratamiento farmacológico y las medidas no farmacológicas adecuadas el dolor (aunque no sea demasiado intenso) no se alivia al cabo de 2 días o no desaparece al cabo de 7 o 10 días (proceso normal de desaparición del dolor en una lumbalgia mecánica normal), el paciente también debe ser remitido al médico.
Asimismo, podrán aconsejarse medidas o tratamientos complementarios al tratamiento prescrito por el médico si el paciente solicita alguna ayuda para reforzar su acción y ello no interfiere en el tratamiento instaurado (aplicación de calor local, masajes con productos antiinflamatorios y/o rubefacientes, pomadas con tinturas madres homeopáticas, parches de acción local, faja de soporte lumbar, ayudas técnicas, etc.) (Check List).
Lumbociática (ciática)
El dolor por inflamación del nervio ciático, conocido comúnmente por ciática, es un dolor que afecta a muchas personas. Los pacientes suelen ser tratados en atención primaria, y un pequeño porcentaje es derivado al especialista. Cuando se manifiesta de forma leve a moderada, es también motivo de consulta en las farmacias. Si el paciente ha sufrido episodios anteriores y ha sido diagnosticado por el médico, a menudo acude a la farmacia directamente a solicitar tratamiento analgésico para automedicarse.
Los nombres
A la ciática se la conoce también como síndrome radicular lumbosacro, isquias, dolor radicular o atrapamiento radicular. Cuando el dolor afecta a la parte anterior del muslo, se denomina cruralgia (esta localización es menos frecuente).
En los casos de lumbociática o ciática, el paciente suele referir dolor (de intensidad variable) que comienza en la espalda y desciende a través del glúteo hasta la pierna. En ocaciones el dolor se acompaña de hormigueo en la pierna y de dificultad o impotencia funcional. El dolor suele desaparecer con el tiempo y descanso relativo. Pueden presentarse algunas complicaciones, como pérdida de movimiento de la pierna (total o parcial) y/o pérdida de sensibilidad (remisión al médico). Si el nervio se daña seriamente, puede producirse debilidad crónica del músculo (pie débil). Los principales síntomas de la ciática se detallan en la tabla 4.
Causas más frecuentes de lumbociática
La ciática se presenta cuando se produce presión o lesión sobre el nervio ciático. Si las raíces nerviosas que salen de la columna lumbar se ven presionadas, transmiten orden de contraer los músculos de los miembros inferiores a través del nervio ciático. La causa más frecuente es la hernia discal, aunque también puede deberse a otras causas: artrosis, síndrome piriforme o piramidal, embarazo, lesiones o fracturas de pelvis, estenosis espinal o tumores (tabla 5).
Algunas características del dolor por lumbociática
A menudo comienza de forma lenta y empeora progresivamente. Se produce después de pararse o sentarse. Suele empeorar por las noches, al estornudar, toser o reír, al doblarse hacia atrás o al caminar (sobre todo si la causa es estenosis raquídea).
Límites del consejo farmacéutico
Dado que las principales causas de ciática son degenerativas o debidas a una lesión, cuando un paciente se acerca a la farmacia en busca de consejo por un problema de ciática que sufre por primera vez es aconsejable remitirlo al médico para que busque la causa y emita el correspondiente diagnóstico. No obstante, en tanto se produce la visita médica podemos ofrecer un tratamiento sintomático (farmacológico y medidas no farmacológicas complementarias) para aliviar el dolor y evitar que se agrave. Debe remitirse al médico en la mayor brevedad posible a todos los pacientes que refieran alguna de las situaciones que se describen en la tabla 6.
En los casos en que el paciente acude en busca de un tratamiento sintomático para aliviar el dolor (leve a moderado) de un episodio repetido que ya ha sido diagnosticado en ocasiones anteriores, podremos aconsejar tratamiento sintomático e informar de las medidas que ayudarán al paciente a prevenir episodios posteriores.
Como en el caso de las lumbalgias, también pueden aconsejarse medidas y/o tratamientos complementarios al tratamiento prescrito por el médico encaminados a reforzar su acción, siempre que no interfieran en el tratamiento instaurado (aplicación de calor local, masajes con productos antiinflamatorios y/o rubefacientes, pomadas con tinturas madres homeopáticas, fajas de soporte lumbar, ayudas técnicas, etc.) (Check list).
En todo caso, se remitirán al médico a aquellos pacientes con problemas que no mejoran o se solucionan en un periodo de 5-10 días.
 Tratamiento de las lumbalgias y la lumbociática (tabla 7)
Tratamiento de las lumbalgias y la lumbociática (tabla 7)
En ambos casos el tratamiento farmacológico es sintomático y está dirigido a aliviar el dolor con analgésicos si es leve (paracetamol), o con antiinflamatorios no esteroideos (AINE) si el dolor es mayor (ácido aceltilsalicílico, aceclofenaco, diclofenaco, ibuprofeno, etc.). La combinación de paracetamol o AINE con un complejo de vitamina B (B12, B6, B1) ha demostrado una mayor eficacia del efecto analgésico del paracetamol y los AINE y una mayor mejora de la movilidad y la funcionalidad que cuando estos se administran solos. En el complejo, las vitaminas B1, B6 y B12 ejercen un efecto sinérgico: la vitamina B12 mantiene la integridad del sistema nervioso y promueve la síntesis de mielina3; la vitamina B6 participa en el metabolismo de los neurotransmisores neuronales, como el triptófano7; y la vitamina B1 interviene en el metabolismo de carbohidratos y en la formación de acetilcolina6,10. En diferentes estudios se ha demostrado que la asociación de AINE orales con un complejo de vitaminas B, a dosis terapéutica, se traduce en un mayor alivio del dolor y rapidez de acción, lo que supone una menor duración del tratamiento, una reducción de dosis de AINE oral y, por lo tanto, una reducción de la posibilidad de que ocurran reacciones adversas debidas a los AINE 4,6,10.
Cuando es necesario relajar alos músculos contraídos, pueden indicarse relajantes musculares (de síntesis, como diazepam, tetrazepam, midazolam, metacarbamol, o fitoterápicos, como valeriana o combinaciones de valeriana con otras plantas sedantes, como pasiflora o amapola de California, que rebajan el nivel de ansiedad y promueven el descanso nocturno).
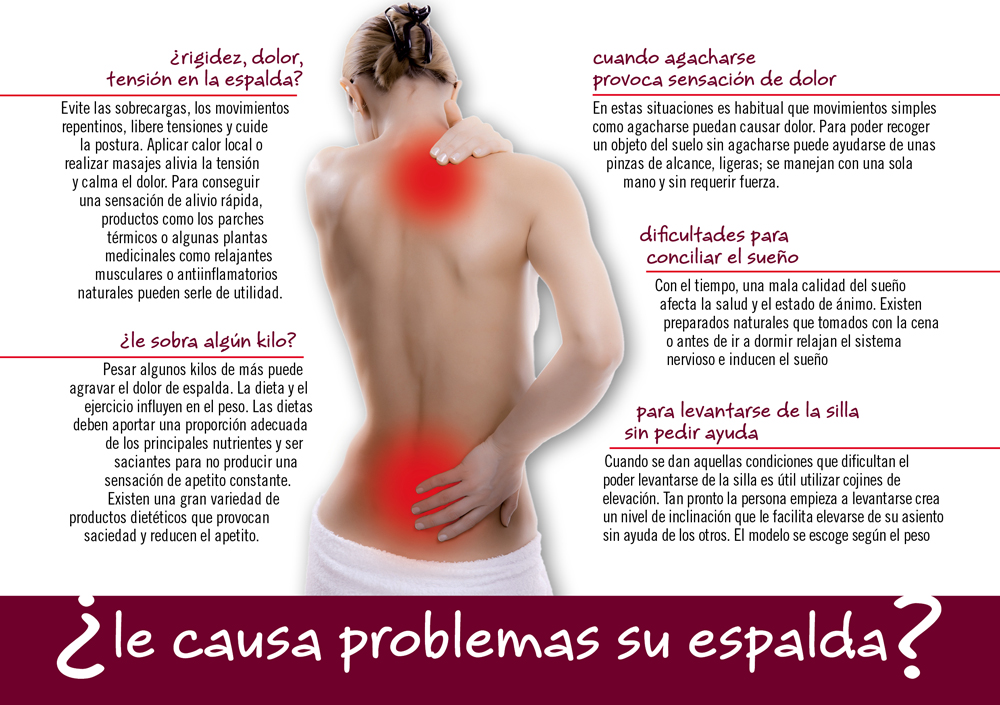
El tratamiento complementario consiste esencialmente en reposo relativo (en cama las primeras horas, reiniciando la actividad normal en la medida que el dolor lo permita), aplicación de frío y/o calor, masajes suaves con cremas o geles de acción analgésica, antiinflamatoria y/o rubefaciente, y parches térmicos o de capsaicina para relajar las contracturas y disminuir el dolor.
La cirugía sólo se utiliza cuando los tratamientos y las medidas rehabilitadoras y correctoras no resultan eficaces, o si existen problemas de incontinencia vesical o intestinal.
Prevención
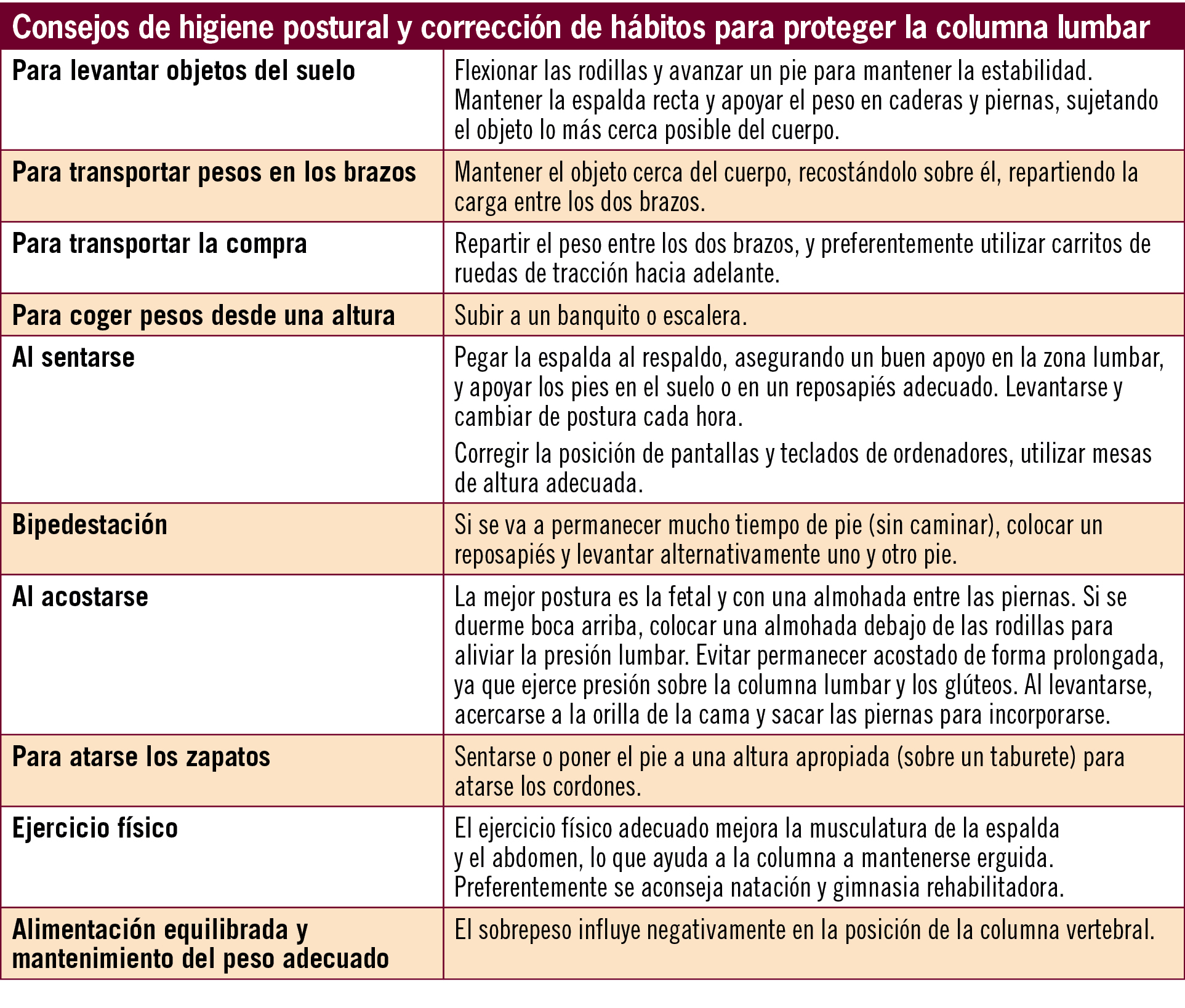
Los ejercicios fisioterápicos pueden ayudar a aliviar el dolor y a corregir los problemas posturales que lo provocan o agravan. Como prevención, estos ejercicios resultan muy útiles para fortalecer la musculatura que soporta la columna lumbar y, junto con la reeducación postural, prevenir posteriores episodios.
Bibliografía
1. Alén MT, Andrés JC, Andrés NF, Cruces A, Fornos JA, Pereiro MD. Consulta de indicación farmacéutica. Actuación del farmacéutico en la resolución de los trastornos leves de salud. COF de Pontevedra y Grupo Berbés. Pontevedra, 2006.
2. Arboleya LR. Dolor lumbar. Liga Reumatológica Asturiana.
3. Bourre J. Effects of nutrients (in food) on the structure and function of the neurons system: update on dietary requirements for brain. Part 1: micronutrients. J Nutr Health Aging. 2006; 10(5): 377-385.
4. Bruggemann G, et al. Results of a double-blind study of diclofenac+vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae multicenter study. Klin Wochenschr. 1990 Jan 19; 68(2): 116-120.
5. IntraMed-Artículos-Diagnóstico y tratamiento de la ciática. www.intramed.net/servicios/imprimir.asp?contenidoID=48057
6. Kuhlwein A, et al. Reduced diclofenac administration by B vitamins: results of a randomized double-blind study with reduced daily doses of diclofenac (75 mg diclofenac versus 75 mg diclofenac plus B vitamins) in acute lumbar vertebral sindromes. Klin Wochenschr. 1990 Jan 19; 68(2): 107-115
7. Reyes-Garcia G, Medina-Santillan R, Flores-Murrieta FJ, Caram-Salas NL, Granados-Soto V. Analgesic effects of B vitamins: A review. Current Topics in Pharmacology. 2006; 10(1) (pp. 1-31).http://www.ligareumatologicaasturiana.com/
8. Sánchez R, Raposo C. Preguntas más frecuentes en el mostrador. Ciática. Ed. Mayo. El Farmacéutico n.º 458-1 septiembre 2011.
9. Umbría A, Ortiz A, Carmona L. Lumbalgia en la población española. Estudio EPISER. Sociedad Española de Reumatología, 2001.
10. Vetter G, et al. Shortening diclofenac therapy by B vitamins. Results of a randomized double-blind study, diclofenac 50 mg versus diclofenac 50 mg plus B vitamins, in painful spinal diseases with degenerative changes. Z Rheumatol. 1988 Sep-Oct; 47(5): 351-362.
Caso práctico. Dolor lumbar: una consulta frecuente
El motorista
Lunes por la mañana. Paciente que refiere que, tras bastante tiempo sin ir en moto, el día anterior salió con un grupo de amigos y al parar a descansar le costó bajar de la moto por dolor lumbar.
Los amigos le aconsejaron que hiciera algunos estiramientos suaves colocando la mano izquierda en la manecilla y la derecha en el asiento trasero y luego al revés, y así consiguió mejorar algo y pudo continuar.
Explica que la contractura de los músculos le ha impedido «encontrar» la posición en la cama y que, a pesar de que tomó un paracetamol, ha dormido mal y sigue con dolor. Solicita algo para calmar el dolor porque no puede dejar de ir a trabajar, ya que él y su equipo de diseño tienen que presentar un proyecto importante antes de acabar la semana.
El dolor lumbar en una persona que ha permanecido sentada varias horas en una moto sin estar habituada (igual que sucede sobre una bicicleta o un caballo) es causa frecuente de consulta. Adoptar una posición forzada y las vibraciones son factores agravantes.
Podemos informar al paciente de que la combinación de vitamina B12, B6 y B1, administrada por vía oral en tratamiento combinado con paracetamol y/o AINE, ha demostrado que potencia el efecto analgésico y mejora la movilidad y la funcionalidad. La mayor rapidez de acción y el mayor alivio obtenido acortarán la duración del tratamiento y necesitará menor dosis de AINE, con lo que se reducirá el riesgo de aparición de efectos adversos. Además, se reducirá la posibilidad de aparición de recaídas por la actividad diaria o cuando efectúe otras salidas.
Dado que el paracetamol no parece haber aliviado el dolor, puede aconsejarse un AINE, que al mismo tiempo reducirá la inflamación. Para aliviar la contractura conviene relajar la musculatura, por lo que como tratamiento complementario puede recomendarse valeriana (o un producto de valeriana combinado con otras plantas sedantes) mañana, tarde y noche, lo que también facilitará el descanso nocturno y rebajará el estrés (que es causa de aumento de tono muscular y dificulta la desaparición de las contracturas). También como tratamiento complementario puede recomendarse un masaje suave con un antiinflamatorio tópico 3 veces al día.
Aunque el frío alivia el dolor inflamatorio, cuando hay contracturas, como en este caso, el calor local, seguido de un masaje con alguna pomada antiinflamatoria, suele proporcionar mayor alivio. Para ello puede recomendarse una esterilla o una bolsa de gel frío/calor. Otra alternativa es la aplicación de parches térmicos a base de hierro, carbón, agua y sal, que se calientan cuando entran en contacto con el oxígeno del aire, o de parches de capsaicina si el dolor fuera de moderado a intenso.
Al mismo tiempo se ofrecerá al paciente oportuna información sobre corrección de hábitos posturales, y se le recomendará no permanecer demasiado tiempo en pie o sentado. Como el desencadenante ha sido un viaje en moto, puede aconsejarse para futuras salidas el uso de una faja de soporte lumbar (existen fajas especialmente diseñadas para los motoristas).
En cualquier caso, es importante considerar los posibles efectos adversos, contraindicaciones e interacciones de los tratamientos recomendados.
FICHA PARA EL PACIENTE