Si bien el término «parásito» podría aplicarse a otros microorganismos patógenos (virus, bacterias u hongos), tradicionalmente la parasitología se ha dedicado al estudio de protozoos y metazoos (animales), es decir, el estudio de parásitos en el ser humano y en otros seres vivos. Algunas parasitosis conllevan altas tasas de mortalidad asociada (paludismo, leishmaniasis, etc.); otras pueden ser potencialmente muy peligrosas para el feto durante el embarazo (toxoplasmosis), y otras más pueden convertir una merluza fresca en un animal muy peligroso para nuestro estómago (anisakis), aunque su impacto sobre la salud va más allá, con casos que cursan con desnutrición y retraso del crecimiento en niños.
En general, las parasitosis son más frecuentes y variadas en países en vías de desarrollo de zonas tropicales o subtropicales (quedan englobadas dentro de las «neglected diseases», o enfermedades olvidadas por los países desarrollados). Sin embargo, las enfermedades parasitarias han visto aumentar su incidencia en los países desarrollados. Causas diversas, detrás de las cuales puede (y suele) estar la mano del ser humano (cambio climático, alteraciones medioambientales o turismo internacional), dan lugar a cambios en el área de distribución de los parásitos o de sus vectores.
En este artículo nos centraremos en uno de los pocos parásitos cuya frecuencia es mayor en las regiones templadas que en los trópicos: Enterobius vermicularis.
Ciclo biológico del parásito
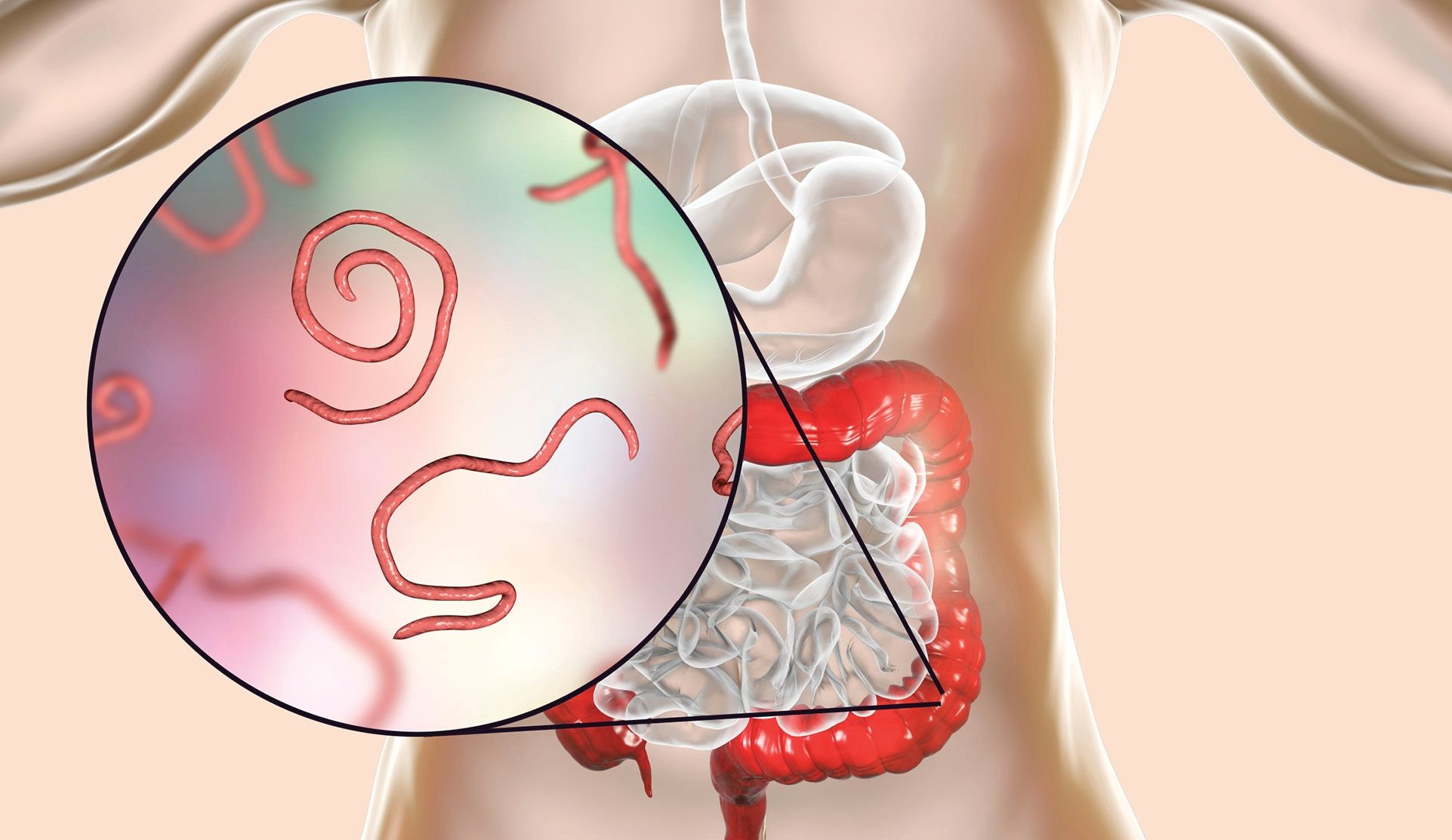
Enterobius vermicularis es un nematodo intestinal de color blanquecino con forma de hilo que puede llegar a medir más de 10 milímetros. El ser humano es el único hospedador definitivo de este parásito. La infestación suele ser resultado del transporte de huevos embrionados con los dedos desde el área perianal a los vestidos, la ropa de cama, juguetes etc., desde donde son recogidos por el huésped (que frecuentemente es el mismo paciente, completando un ciclo de autoinfestación) y deglutidos (transmisión feco-oral). Estos huevos fecundados eclosionan al llegar al duodeno, y las larvas se transforman en adultos en el intestino grueso. Las hembras fecundadas migran a lo largo del intestino grueso al llegar la noche, y llegan a salir al exterior. Allí, en los márgenes del ano, depositarán sus huevos (tras lo cual mueren). La sustancia pegajosa y gelatinosa en que se depositan y los movimientos de la hembra causan el prurito característico, muy molesto (figura 1).
Patología y sintomatología
La mayor parte de las personas infestadas por Enterobius vermicularis no presentan signos ni síntomas. Normalmente, el motivo por el que los pacientes suelen solicitar ayuda suele ser el intenso prurito anal que experimentan, especialmente por la noche. Esta molestia puede conducir al desarrollo de escoriaciones en la zona (debido al rascado), con riesgo de infección bacteriana secundaria.
Otros síntomas son insomnio, irritabilidad, bruxismo e inquietud. En las niñas y mujeres, esta infestación puede extenderse hasta la zona vulvovaginal y producir vulvovaginitis.
Tratamiento
El tratamiento debe realizarse en cualquier persona parasitada y en toda aquella que esté en contacto directo con ella y debidamente diagnosticada (miembros de una familia o compañeros de colegio/guardería).
El tratamiento de elección de la enterobiasis consiste en la administración oral de una sola dosis de mebendazol (100 mg) o pamoato de pirantel (10 mg/kg, hasta un máximo de 1 g), dosis que se repetirá a las 2 semanas, ya que el tratamiento es efectivo para erradicar los gusanos pero no los huevos (y éstos pueden seguir depositados hasta 1 semana después del tratamiento), y con esta segunda dosis prevenimos la posible reinfestación. En cuanto a las medidas de prevención, éstas incluyen el cambio diario de sábanas y ropa utilizada durante el descanso nocturno y mantener cortas las uñas de las manos. Igualmente, las personas infestadas deben lavarse las manos antes de comer y después de cada defecación.
 Asesoramiento farmacológico
Asesoramiento farmacológico
El farmacéutico, como profesional sanitario experto en el medicamento, debe garantizar el máximo beneficio clínico de los fármacos administrados por infestación (y posible reinfestación) de enterobios.
Como primer profesional sanitario al que consultan muchos pacientes aquejados de síntomas inespecíficos (como sería el caso del prurito anal y en ausencia de la detección de los parásitos, tanto en niños como en adultos), nuestra actuación debe orientarse a una recomendación firme de visita al médico. Aunque todos los fármacos mencionados en la sección de «Tratamiento» son efectivos, normalmente la prescripción médica (y está sujeto a ella) que nos llega a la oficina de farmacia suele ser de mebendazol (en forma de suspensión oral o comprimidos). En ficha técnica y demás guías consultadas, la pauta recomendada para enterobiasis es la citada anteriormente (dosis única de 100 mg más otra de repetición a los 15 días). No obstante, en muchos casos los médicos optan por prescribir la pauta «larga» (100 mg/12 h durante 3 días, sin ninguna dosis a los 15 días) para que, en ausencia de un diagnóstico diferencial, como un cultivo de heces, el tratamiento cubra otros posibles parásitos. Por tanto, en estos casos la única opción sería la información por parte de los profesionales sanitarios, incidiendo en la necesidad de que el paciente acuda al médico al finalizar el tratamiento, a fin de confirmar que los síntomas han desaparecido y solicitar una nueva prescripción de la dosis preventiva a los 15 días.
Conclusiones
La enterobiasis y la pediculosis son las dos parasitosis infantiles más comunes en nuestro medio, por lo que son motivo de consulta habitual en las oficinas de farmacia. La figura del farmacéutico comunitario cobra una especial relevancia para ayudar a combatir este tipo de patologías con información rigurosa y asesoramiento práctico.
Bibliografía
Asesoramiento farmacéutico en infestaciones intestinales por nematodos (enterobiasis y ascariasis). Panorama Actual Med. 2011; 36(357): 886-889.
Consejo General de Colegios Oficiales de Farmacéuticos. Base de datos del Conocimiento sanitario. BOT PLUS 2021. Fichas técnicas de los medicamentos citados.
Fernández Moriano C. Paludismo. Panorama Actual Med. 2019; 43(423): 436-460.
Medina Claros AF, Mellado Peña MJ, García López Hortelano M, Piñeiro Pérez R, Martín Fontelos P. Parasitosis intestinales. Disponible en: https://www.aeped.es/sites/default/files/documentos/parasitosis_0.pdf
Pereira A, Pérez M. Nematodosis intestinales. Offarm. 2001; 20(6): 137-147. Disponible en: https://www.elsevier.es/es-revista-offarm-4-articulo-nematodosis-intestinales-13015494