Más del 95% de esta población de bacterias vive en la luz del colon4. El ciego y el colon derecho (colon proximal) se caracterizan por tener un pH bajo (de 5,5 a 5,9) debido al predominio de la actividad sacarolítica con producción de ácidos grasos de cadena corta, y son segmentos de rápido crecimiento bacteriano. En cambio, el colon izquierdo (colon distal) tiene un pH neutro (de 6,5 a 6,9), predomina la actividad proteolítica y el crecimiento bacteriano es más lento5. La microbiota podría considerarse nuestro segundo genoma. De manera que metafóricamente podemos decir que ya no sólo «somos lo que comemos», sino que también «somos las bacterias que nos colonizan». Además, debido a la elevada cantidad de microorganismos (casi más que el peso y las dimensiones del corazón), se puede considerar la microbiota intestinal o microbioma como un órgano invisible, con sus propias funciones6. Las funciones principales de la microbiota se resumen en la tabla 1.
La microbiota podría considerarse nuestro segundo genoma. De manera que metafóricamente podemos decir que ya no sólo «somos lo que comemos», sino que también «somos las bacterias que nos colonizan». Además, debido a la elevada cantidad de microorganismos (casi más que el peso y las dimensiones del corazón), se puede considerar la microbiota intestinal o microbioma como un órgano invisible, con sus propias funciones6. Las funciones principales de la microbiota se resumen en la tabla 1.
La microbiota del colon constituye un ecosistema donde muchas especies distintas participan de ciclos vitales interdependientes, comparable a la gran biodiversidad de los bosques de la superficie terrestre4. Recientemente se han identificado en la microbiota humana más de 500 especies desconocidas hasta el momento, que son posiblemente las que marcan la diferencia entre la microbiota de las personas sanas y la de las enfermas8.
El ecosistema microbiano del intestino incluye, por un lado, especies nativas que colonizan de forma permanente el tracto gastrointestinal y se adquieren al nacer y durante el primer año de vida, y por otro, un número variable de microorganismos vivos que transitan temporalmente por el tubo digestivo (los ingerimos de forma continua a través de los alimentos, bebidas, etc.)1.
La microbiota intestinal comienza a adquirirse inmediatamente después del nacimiento, y a los 2 años de edad se completa el proceso de adquisición y diversificación de ésta. El embarazo, el parto y la lactancia condicionan nuestro microbioma y, por lo tanto, tienen un efecto a largo plazo sobre la salud. Después de los 2 años de edad, la microbiota establecida es ya prácticamente definitiva, siendo la diversidad de bacterias en el intestino de los niños muy similar a la del adulto4. Finalmente, el envejecimiento se acompaña de una disminución de la actividad del sistema inmunitario, y en función de esta inmunosenescencia el número de bifidobacterias en el intestino disminuye de forma marcada después de los 55 o 60 años de edad9. Existen diferentes factores que pueden desencadenar un desequilibrio en la composición bacteriana de un nicho ecológico en comparación con el patrón considerado normal, fenómeno que se conoce como disbiosis10 (tabla 2).
Existen diferentes factores que pueden desencadenar un desequilibrio en la composición bacteriana de un nicho ecológico en comparación con el patrón considerado normal, fenómeno que se conoce como disbiosis10 (tabla 2).
La microbiota intestinal es única para cada persona, y su importancia radica en que tanto sus genes como sus actividades biológicas pueden contribuir a la salud o al desarrollo de enfermedades. Aunque en estos momentos se están estudiando con más profundidad las bacterias que se encuentran en el intestino, los probióticos son bacterias beneficiosas para la salud que están en todo el organismo. Es un hecho bien documentado que existe una relación de simbiosis entre la microbiota y el organismo anfitrión u hospedador, y se ha estudiado que los probióticos pueden optimizarla. Es por ello que las propiedades beneficiosas para la salud de los probióticos es un tema que despierta un gran interés en la actualidad. La mayoría de los probióticos comerciales son bacterias fermentativas, principalmente de los géneros Lactobacillus y Bifidobacterium. El término «probiótico» deriva etimológicamente del griego, y significa «a favor de la vida». Los probióticos han sido definidos por la Organización de Alimentación y Agricultura (FAO, Food and Agriculture Organization) de las Naciones Unidas y por la Organización Mundial de la Salud (OMS) como microorganismos vivos que, cuando se administran en cantidades adecuadas, confieren un beneficio a la salud del hospedador11. En la tabla 3 se esquematizan las características que debe cumplir un probiótico.
El término «probiótico» deriva etimológicamente del griego, y significa «a favor de la vida». Los probióticos han sido definidos por la Organización de Alimentación y Agricultura (FAO, Food and Agriculture Organization) de las Naciones Unidas y por la Organización Mundial de la Salud (OMS) como microorganismos vivos que, cuando se administran en cantidades adecuadas, confieren un beneficio a la salud del hospedador11. En la tabla 3 se esquematizan las características que debe cumplir un probiótico.
El primer probiótico usado e incluso inicialmente comercializado en las farmacias es el yogur. La diferencia entre un yogur y un probiótico es que el primero es, según el Codex Alimentarius Español, un producto de leche coagulada obtenida por la fermentación láctica producida exclusivamente por Lactobacillus delbrueckii sp. bulgaricus y Streptococcus salivarius sp. thermophilus. Su composición final contiene una cantidad mínima de 107 colonias por gramo o milímetro de estas bacterias. En cambio, los probióticos de venta en farmacia son complementos alimentarios que pueden contener distintas cepas de probióticos, entre otros componentes. Las bacterias están en forma liofilizada y se presentan en polvos, cápsulas, comprimidos, viales, sticks, sobres, bricks o líquidos, permitiendo una administración dosificada con efecto terapéutico. Hay cientos de tipos de probióticos en las farmacias.
El uso de éstos ocupa un lugar cada vez más importante en la medicina clínica y, en este contexto, se hace necesaria la actuación farmacéutica para garantizar un uso correcto. Según se desprende de las declaraciones consensuadas del Workshop «Probióticos y salud: Evidencia científica», la Sociedad Española de Probióticos y Prebióticos apuntó ya en 2009 que los efectos beneficiosos para la salud deben demostrarse mediante estudios realizados en población humana con metodología científica adecuada12. Por otro lado, los efectos saludables demostrados para una cepa microbiana específica no son extrapolables o atribuibles a otras cepas de la misma especie12. Además, una cepa microbiana con categoría de probiótico por haber demostrado eficacia en una indicación concreta no es necesariamente válida para otras indicaciones12.
La eficacia de algunas cepas probióticas está documentada para indicaciones concretas de salud gastrointestinal y sobre el sistema inmunitario. Existe una amplia evidencia científica que avala la eficacia de determinadas cepas probióticas en procesos agudos del aparato digestivo. Sin embargo, el uso de probióticos en procesos gastrointestinales crónicos es mucho más limitado. A la hora de recomendar un probiótico determinado, conviene también tener en cuenta que las evidencias científicas observadas sobre un tipo de población no son extrapolables a otra población que varíe en edad (niños y ancianos) o en estado fisiológico (por ejemplo, gestación y lactancia)12.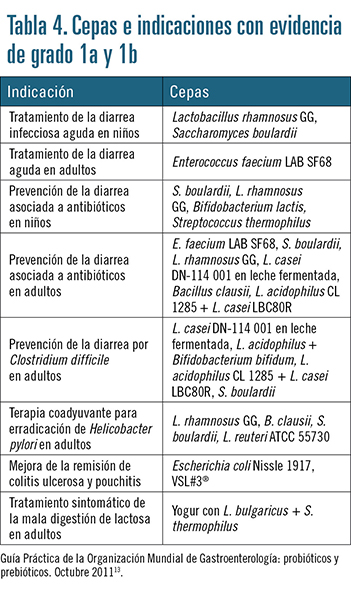 Una muestra evidente de la utilidad de los probióticos en la práctica clínica es la Guía Práctica de la Organización Mundial de Gastroenterología: probióticos y prebióticos13. La tabla 4 resume algunas de las indicaciones con evidencia de grado 1a y 1b reseñadas en la Guía de la Organización Mundial de Gastroenterología (WGO, World Gastroenterology Organisation) en su edición de 2011.
Una muestra evidente de la utilidad de los probióticos en la práctica clínica es la Guía Práctica de la Organización Mundial de Gastroenterología: probióticos y prebióticos13. La tabla 4 resume algunas de las indicaciones con evidencia de grado 1a y 1b reseñadas en la Guía de la Organización Mundial de Gastroenterología (WGO, World Gastroenterology Organisation) en su edición de 2011.
Los simbióticos son combinaciones apropiadas de probióticos y prebióticos. Los probióticos ayudan a equilibrar la microbiota. Éstos perduran un tiempo en nuestro intestino y finalmente son expulsados con las heces. Mientras están en nuestro intestino, y gracias a su mayor capacidad de adhesión a la mucosa intestinal, contribuyen a la eliminación de los microorganismos nocivos, lo que favorece la restauración de la microbiota. Por otro lado, los prebióticos son fibras que representan el alimento de la microbiota, estimulando el crecimiento o la actividad de una o varias bacterias del colon. Por ello, el consumo de simbióticos hace que la recuperación de la microbiota sea más rápida. Además, como el prebiótico es una fibra, mejora el peristaltismo e incrementa la rápida eliminación de las toxinas.
Más allá de la relación de la microbiota con las enfermedades gastrointestinales, los avances de los últimos años han aportado nuevos datos que indican que la microbiota también está implicada en trastornos que tienen poca relación aparente con el intestino, como obesidad, síndrome metabólico, enfermedad atópica, enfermedad cardiovascular, enfermedades autoinmunes, esquizofrenia y autismo, pues se han encontrado interacciones entre la microbiota intestinal y el sistema nervioso central14,15. Estas enfermedades conllevan cambios notables en la microbiota, de forma que la población de bacterias intestinales difiere de la de los individuos sanos14. Por ejemplo, se ha observado que los patrones de colonización microbiana infantil son diferentes en función del índice de masa corporal materno. En este sentido, la microbiota podría actuar como marcador para predecir un posible futuro riesgo de obesidad16. Es más, algunos estudios muestran que la administración de determinados géneros de bacterias puede disminuir la masa grasa en animales obesos o sometidos a dietas hipergrasas, lo que abre líneas interesantes de investigación en el campo de la prevención de la obesidad. Esto significa que en el origen multifactorial de este trastorno de la alimentación, la microbiota es otro factor que debe tenerse en cuenta.
Otra área de interés de los probióticos es la posibilidad de trasplantar las heces de un individuo sano a un individuo enfermo. Hasta el momento, sólo se ha desarrollado un estudio de trasplante fecal en pacientes con diabetes de tipo 2 a nivel experimental, y se ha comprobado que se reducían los marcadores de inflamación, aunque no se han observado pérdidas de peso, si bien es cierto que la intervención fue a corto plazo. Aunque en la actualidad todavía no está controlada totalmente la efectividad y seguridad de este tipo de terapia, un reto es identificar bacterias propias del intestino con efectos saludables y, posteriormente, aislarlas y caracterizarlas para comprobar su seguridad y eficacia para los seres humanos para, finalmente, producirlas a mayor escala y combinarlas en una proporción adecuada para tratar o prevenir determinadas patologías.
En relación con las potenciales contraindicaciones e interacciones de los probióticos, éstos se consideran seguros, sin interacciones ni efectos secundarios. Se ha observado algún caso en el que se asocian a un incremento del meteorismo, que acostumbra a ser transitorio. En pacientes con patologías diagnosticadas (por ejemplo, inmunodeprimidos) con o sin tratamiento, hay que consultar al médico antes de aconsejar la toma de probióticos.
En conclusión, los probióticos pueden utilizarse para mejorar la simbiosis entre la microbiota intestinal y el huésped, así como en la prevención o tratamiento de algunas enfermedades a través del restablecimiento de estados de disbiosis. De ahí que el uso de probióticos sea indudablemente un área de gran interés, y una estrategia prometedora en las situaciones anteriormente descritas, aunque existen todavía numerosos interrogantes científicos sin resolver. El farmacéutico debería formarse adecuadamente para conocer los probióticos y entender «por qué y para qué» sirven, pues ello le permitirá seleccionar y recomendar aquellos productos más adecuados en cada situación, tanto para la prevención como para el tratamiento.
Bibliografía
1. Guarner F, Malagelada FR. Gut flora in health and disease. Lancet. 2003; 361(9.356): 512-519.
2. Gill SR, Pop M, Deboy RT, Eckburg PB, Turnbaugh PJ, Samuel BS, et al. Metagenomic analysis of the human distal gut microbiome. Science. 2006; 312(5.778): 1.355-1.359.
3. Qin J, Li R, Raes J, Arumugam M, Burgdorf KS, Manichanh C, et al. A human gut microbial gene catalogue established by metagenomic sequencing. Nature. 2010; 464: 59-65.
4. Guarner F. El colon como órgano: hábitat de la flora bacteriana. Alim Nutri Salud. 2000; 7(4): 99-106.
5. Lawley TD, Walker AW. Intestinal colonization resistance. Immunology. 2013; 138(1): 1-11.
6. Eberl G. A new vision of immunity: homeostasis of the superorganism. Mucosal Immunol. 2010; 3: 450-460.
7. Cryan JF, O'Mahony SM. The microbiome-gut-brain axis: from bowel to behavior. Neurogastroenterol Motil. 2011; 23(3): 187-192.
8. Nielsen HB, Almeida M, Juncker AS, Rasmussen S, Li J, Sunagawa S, et al. Identification and assembly of genomes and genetic elements in complex metagenomic samples without using reference genomes. Nat Biotechnol [Internet]. 2014 Jul 6. doi: 10.1038/nbt.2939.
9. Romeo J, Nova E, Wärnberg J, Gómez-Martínez S, Díaz LE, Marcos A. Immunomodulatory effects of fibres, probiotics and synbiotics in different life-stages. Nutr Hosp. 2010; 25(3): 341-349.
10. Robles-Alonso V, Guarner F. Progreso en el conocimiento de la microbiota intestinal humana. Nutr Hosp. 2013; 28(3): 553-557.
11. FAO/WHO. Probiotics in food. Health and nutritional properties and guidelines for evaluation. En: FAO Food and Nutrition Paper 85, 2006, ISBN 92-5-105513-0. Disponible en: ftp://ftp.fao.org/docrep/fao/009/a0512e/a0512e00.pdf
12. Guarner F, Requena T, Marcos A. Declaraciones consensuadas del Workshop: «Probióticos y Salud: Evidencia Científica». Nutr Hosp. 2010; 25(5): 700-704.
13. World Gastroenterology Organisation (WGO). Probióticos y prebióticos. En: Guías Mundiales de la Organización Mundial de Gastroenterología [monografía en Internet]. Octubre 2011 [citado 22 de julio de 2014]. Disponible en: http://www.worldgastroenterology.org/probiotics-prebiotics.html
14. De Vos WM, de Vos EA. Role of the intestinal microbiome in health and disease: from correlation to causation. Nutr Rev. 2012; 70(Suppl 1): S45-S56.
15. Robles Alonso V, Guarner F. Linking the gut microbiota to human health. Br J Nutr. 2013; 109(Suppl 2): S21-S26.
16. Sanz Y, Moya-Pérez A. Microbiota, inflammation and obesity. Adv Exp Med Biol. 2014; 817: 291-317.

