Dentro de los servicios profesionales que pueden ofrecerse en la farmacia comunitaria encontraríamos la realización del cribado de la posible infección por estreptococo en la faringoamigdalitis aguda. Y una manera eficaz, sencilla y barata de realizar este cribado es mediante la realización del streptotest.
Los servicios profesionales farmacéuticos pueden ser prestados en diferentes ámbitos. La prueba del streptotest se asociaría a servicios relacionados con la salud pública, ya que contribuiría a la prevención, promoción y protección de la salud pública y a la educación sanitaria en general.
¿Qué es el streptotest?
Se trata de una técnica diagnóstica basada en la detección de antígenos utilizada para el diagnóstico del estreptococo beta-hemolítico del grupo A o Streptococcus pyogenes (EBHGA). Es una técnica validada y que posee una sensibilidad y especificidad elevadas.
¿Para qué sirve?
Su utilización permite discriminar la faringitis bacteriana de la vírica y, por tanto, contribuye a disminuir la posibilidad del mal uso de antibióticos cuando éstos no están indicados.
¿Qué es la faringoamigdalitis aguda?
La faringitis se define como la inflamación y/o la infección de la faringe y/o el área periamigdalar. El término amigdalitis se asocia a la inflamación de las amígdalas, y puede utilizarse indistintamente junto con el de faringitis; por esta razón, se utiliza habitualmente el término de «faringoamigdalitis».
La faringoamigdalitis aguda es uno de los motivos más frecuentes de consulta médica en atención primaria. Se calcula que en España se producen actualmente más de 4 millones de consultas médicas por esta patología, y que los casos totales alcanzan la cifra de 16 millones.
Etiología de la faringitis
La faringitis puede ser de origen infeccioso o no infeccioso. Aunque la mayor parte de episodios de faringitis aguda tienen una causa infecciosa, algunos procesos no infecciosos pueden también causar una irritación faríngea.
En primer lugar, debemos descartar una faringoamigdalitis no infecciosa causada por la inhalación o ingestión de sustancias cáusticas (como productos químicos o humo), por el tabaquismo, la simple respiración bucal, la baja hidratación, la presencia de cuerpos extraños, la rinitis alérgica o el reflujo gastroesofágico.
En cuanto a la faringitis infecciosa, ésta puede estar causada a su vez por diversos microorganismos. La más habitual es la faringitis viral (en más de un 80% del total de casos), siendo el rinovirus el microorganismo que con más frecuencia se detecta.
En estudios basados en el cultivo faríngeo, se ha observado que sólo un 13% de las faringoamigdalitis son bacterianas, y de éstas la mayoría están ocasionadas por S. pyogenes. El EBHGA es una bacteria de gran importancia patógena, ya que, aparte de la faringitis, puede causar escarlatina, impétigo y síndrome del shock tóxico. El EBHGA puede ser también la causa de la aparición de complicaciones no supuradas (básicamente, fiebre reumática y glomerulonefritis postestreptocócica) y supuradas (abscesos periamigdalinos y retrofaríngeos, linfadenitis cervical, sinusitis, otitis media y mastoiditis).
Problemas del uso incorrecto de antibióticos en casos de faringoamigdalitis
Si bien la etiología de la faringoamigdalitis es fundamentalmente vírica, la prescripción de antibióticos en esta patología es muy elevada. Según la evidencia científica, sólo deben ser tratados con antibióticos los episodios de faringitis causados por EBHGA. A pesar de ello, la faringoamigdalitis representa una causa muy importante de sobreprescripción inadecuada de antibióticos en nuestro país.
España, como otros países del sur de Europa, se ha caracterizado por un elevado uso de antibióticos y, paralelamente, por una alta tasa de resistencias. Todo hace pensar que ambas variables están relacionadas. De ahí la importancia que tienen el seguimiento y control del uso de antibióticos.
Además, en España se calcula que el 85% del consumo de antibióticos es extrahospitalario, y de éste una gran parte lo ocupa el tratamiento de las infecciones respiratorias, tanto en niños como en adultos, que en la mayoría de los casos no requieren tratamiento antibiótico al ser infecciones víricas. Por ello, es responsabilidad de los farmacéuticos comunitarios que este tratamiento sólo se prescriba cuando sea eficaz, que el paciente esté informado sobre las características del fármaco, de los posibles problemas que puedan aparecer, y concienciar sobre el cumplimiento de la pauta y la duración del tratamiento.
Aunque los antibióticos son medicamentos que requieren receta médica, según un informe del Ministerio de Sanidad de 2006 se estimaba que alrededor de un 30% de su consumo en España se realizaba sin receta, ya fuera por el aprovechamiento de restos de tratamientos anteriores, por una prescripción telefónica (sin receta) o por una dispensación anómala (sin receta).
Asimismo, en un informe reciente de la Agencia Europea de Medicamentos (EMA) para llamar la atención sobre este problema, se calcula que el mal uso de los antibióticos provoca en Europa más de 25.000 muertes al año y unos costes anuales por pérdidas de productividad de más de 1.500 millones de euros.
Puede concluirse, por tanto, que el mal uso de los antibióticos ha propiciado la aparición de resistencias, y teniendo en cuenta el reducido número de moléculas antibióticas que están en periodo de investigación o ensayo clínico, podemos encontrarnos ante un grave problema sanitario si no se toman medidas urgentes.
Diagnóstico diferencial
Los signos y síntomas de la faringitis viral o bacteriana son inespecíficos. Los hallazgos habituales en la faringitis aguda causada por EBHGA incluyen dolor de garganta, a menudo de aparición brusca, fiebre, dolor de cabeza, náuseas, vómitos, dolor abdominal, inflamación y/o presencia de exudado amigdalar y adenitis cervical. Por otra parte, la aparición concomitante de conjuntivitis, coriza, exantema, estomatitis, lesiones ulceradas, diarrea y, sobre todo, tos, se asocia más frecuentemente a la infección viral. Por tanto, considerar solamente la clínica para averiguar el posible origen de la infección no es suficiente para poder diagnosticar correctamente la faringitis estreptocócica.
El streptotest es la prueba más adecuada de diferenciarlas, ya que sirve para detectar de una forma rápida, específica y fiable la presencia de EBHGA.
Los principales factores epidemiológicos que sugieren una infección estreptocócica son la edad (entre 5 y 15 años), la presentación en invierno o principios de primavera, y la existencia de un contacto previo con otro paciente infectado por EBHGA.
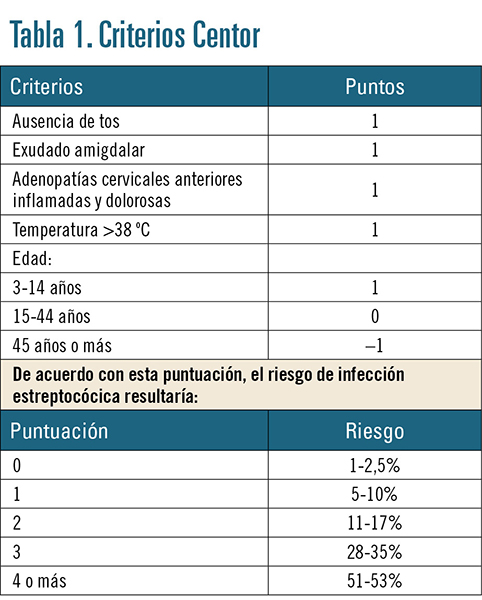 Criterios Centor
Criterios Centor
En un trabajo realizado en 1981 con adultos que acudían a los servicios de urgencias de la Universidad de Virginia, Centor desarrolló, para poder diferenciar entre una faringoamigdalitis bacteriana y una vírica, un sistema de puntuación con cuatro criterios: exudado faringoamigdalar, adenopatías laterocervicales dolorosas, fiebre y ausencia de tos. Cada criterio se valora con un punto. Sumando todos los puntos, se calcula el riesgo de que la faringoamigdalitis sea de origen estreptocócico. Con la utilización de esta escala de decisión clínica, se estimó que se había conseguido reducir la prescripción de antibióticos en adultos en más del 80%.
Sin embargo, esta escala se validó en adultos, pero no en niños. Por esta razón, fue modificada posteriormente por McIsaac en 1998, con la inclusión de pacientes mayores de tres años (tabla 1).
¿Cuándo y a quién realizar el streptotest?
Una vez identifiquemos qué síntomas y signos presenta el paciente que acude a la farmacia, la realización del test se propondrá cuando existan dos o más criterios Centor. La probabilidad de infección estreptocócica es mayor cuantos más criterios Centor presente el paciente.
Existe una evidencia muy clara de que los pacientes con ninguno o con sólo un criterio presentan un riesgo muy bajo de infección por EBHGA y, por tanto, no necesitan de ningún abordaje ni diagnóstico, ni sería necesario tratamiento antibiótico; por ello, en estos pacientes tampoco sería oportuno realizar el streptotest.
De la misma forma, no debe hacerse la prueba en la farmacia comunitaria (y se derivará directamente al médico) a los pacientes menores de 15 años, a los enfermos con patologías crónicas mal controladas, y a las personas que hayan recibido tratamiento antibiótico durante los 3 días anteriores. Existen otros casos de derivación más concretos que difieren de unos protocolos a otros.
¿Cómo se hace? ¿Cuál es el procedimiento?
Solicitaremos por escrito el consentimiento informado del paciente al que se le propone realizar el test. Se le debe explicar el por qué y para qué ofrecemos hacerle la prueba del streptotest.
Necesitaremos disponer de un entorno tranquilo. En cuanto al instrumental necesario, nos basta con una fuente de luz adecuada, un hisopo estéril, un depresor lingual, y el kit del test y sus reactivos. Procederemos a la toma de la muestra con las técnicas de asepsia habituales, utilizando siempre guantes desechables.
La recogida del frotis faríngeo requerirá de cierta habilidad y experiencia, y será necesario que el paciente colabore adecuadamente. Por este motivo, la realización de esta técnica en niños conlleva una mayor dificultad.
El lugar de donde se toma la muestra es muy importante. El frotis se ha de obtener de las amígdalas y/o la pared posterior de la faringe. Es importante evitar el contacto del hisopo con la lengua, las encías, los dientes o la mejilla, pues debe evitarse la contaminación de la muestra con flora de la cavidad bucal.
En caso de que esto ocurra, será necesario desechar la muestra y volver a repetir el procedimiento.
Una vez obtenida la muestra, se coloca el hisopo en un tubo (al que se le han añadido previamente unos reactivos de extracción apropiados) y se procede a la lectura del resultado, que suele aparecer a los pocos minutos. Una vez finalizada la prueba, se tira el hisopo en un contenedor para productos biológicos.
Existen diferentes fabricantes de este tipo de test, y por tanto recibe distintos nombres comerciales que englobamos en la denominación común de «streptotest».
Si el resultado del streptotest es negativo...
Indica que, con mucha probabilidad, se trata de una faringoamigdalitis no bacteriana. La mayoría de las faringoamigdalitis no bacterianas se resuelven de forma espontánea en pocos días. Es por esta razón que, aunque se trata en la mayoría de casos de una patología molesta, es de carácter leve. Sin embargo, si se hace un mal uso de la medicación (utilización innecesaria de antibióticos, o antiinflamatorios en dosis elevadas), esta patología normalmente leve puede acabar convirtiéndose en un problema de salud.
Un resultado negativo sin duda tranquilizará a la persona afectada, pero sobre todo ayudará a disuadir a aquellos pacientes que piden previamente un tratamiento antibiótico.
De acuerdo con los protocolos establecidos, el farmacéutico podrá indicar un tratamiento paliativo con analgésicos, antiinflamatorios y antitérmicos, así como la aplicación de remedios no medicamentosos, recordando los oportunos consejos higiénico-dietéticos. Si el paciente empeorara o no mejorara en los próximos días, debería acudir a su médico.
Si el resultado es positivo...
Indica una faringoamigdalitis de probable origen bacteriano. En este caso, el farmacéutico debe explicar al paciente el alcance de la afección, y aconsejarle que, además de cumplir el tratamiento paliativo recomendado, acuda a un médico para confirmar el diagnóstico, ya que debe ser éste quien considere la instauración de un tratamiento antibiótico. Para ello, se aconseja disponer en la farmacia de un modelo de volante de derivación al médico en el que se explique el test que se ha realizado al paciente y cuál ha sido su resultado.
Sin embargo, ante un resultado positivo podemos encontrarnos en la situación de que el paciente nos pida que seamos nosotros los que, ya que hemos identificado el problema, dispensemos el antibiótico. Hemos de explicarle que no se trata de un diagnóstico definitivo, y que es el médico el único profesional que está capacitado legalmente para ello, señalándole, además, que actualmente la única vía legal para obtener un tratamiento antibiótico es mediante la prescripción médica.
Sea como sea, tanto en un caso como en otro el farmacéutico debe asegurarse de que el seguimiento del paciente se hará correctamente. Asesoraremos al paciente sobre la manera de tomar el antibiótico o medicamentos prescritos, interesándonos por su evolución y registrando todo el proceso.
Limitaciones
En caso de que no se disponga del test, o de que el paciente no autorice su realización, podemos aplicar igualmente los criterios de Centor, pudiendo obtener con ello una identificación del problema de una manera bastante aproximada.
Existe actualmente una limitación importante, y es la de la medida de los envases de los test, más pensados para centros asistenciales que para farmacias comunitarias. Las 25 unidades que suelen contener los envases y la caducidad relativamente corta son un inconveniente importante para las farmacias pequeñas. Una generalización del uso de este test podría ir acompañada de la aparición en el mercado de presentaciones con menos unidades, más adaptadas a estas situaciones.
¿Por qué en la farmacia?
La farmacia es el establecimiento sanitario más cercano a los ciudadanos por su accesibilidad y disponibilidad. Es en la farmacia comunitaria donde probablemente detectamos más casos de faringoamigdalitis. Debido a la gran cantidad de consultas que recibimos, es importante que estemos preparados y formados para detectar, identificar y resolver estos casos.
Por otro lado, este servicio facilita la relación con los profesionales sanitarios de nuestro entorno. Conocer el resultado del streptotest puede disminuir considerablemente la incertidumbre con la que el médico aborda a un paciente con faringoamigdalitis, y facilitar su diagnóstico y tratamiento posterior.
Reflexión final
La implantación del streptotest como un servicio de cribado de enfermedad respiratoria, incluido dentro de los protocolos de actuación consensuados con sociedades científicas médicas, ha de servir para reducir la presión asistencial de los centros de salud, aumentar la colaboración con los demás profesionales sanitarios, potenciar la figura del farmacéutico comunitario como eslabón básico del sistema de salud (prestigiando su actuación profesional), y evitar o reducir a nuestros pacientes molestias innecesarias, facilitando tratamientos eficaces y ayudando sobre todo a un uso más racional y adecuado de los medicamentos, y especialmente en el caso de los antibióticos.
La farmacia se ha ido reinventado a lo largo de su larga historia. Este camino no ha sido nunca fácil, ya que ha exigido a los profesionales un esfuerzo para responder a las necesidades sanitarias y sociales en cada momento. El modelo de farmacia ha de ir evolucionando intentando mantener su impronta de servicio a la comunidad. El farmacéutico siempre ha sido útil e indispensable para el buen funcionamiento del sistema sanitario, y hemos de dar lo mejor de nosotros para que esto siga siendo así.
Otra cuestión, aunque no menos importante, es que estos servicios que prestamos sean reconocidos y remunerados justamente. Hacia ahí hemos de ir, y las personas que elijamos para hacer esto posible han de ser hábiles negociadores que no permitan que perdamos esta oportunidad.
|
¿Quién debe pagarlo? Como todo servicio profesional, éste también debe ser retribuido. Si bien en este momento ha de ser el paciente/usuario que lo disfruta quien lo pague, el streptotest debería ser al final retribuido por los proveedores de servicios sanitarios, ya sea la Administración o las mutuas, o de una forma íntegra o parcial. Esta retribución debería establecerse de acuerdo con los costes generados por el servicio. Cuando este servicio se generalice y se puedan hacer estudios coordinados con los otros profesionales de la salud, los resultados obtenidos y la influencia que éstos tienen sobre el sistema sanitario deberían determinar un precio común. |

