Se denomina demencia a la pérdida progresiva de las funciones cognitivas, como la capacidad de pensar, memorizar, razonar y realizar actividades de la vida diaria debido a trastornos cerebrales. También puede acompañarse de cambios en la personalidad, humor y comportamiento, pero sin alteración del nivel de consciencia.
Las neuronas cerebrales que estaban sanas dejan de funcionar, pierden las conexiones con otras células cerebrales y como consecuencia mueren. Con el envejecimiento se va reduciendo el número de neuronas, pero en las personas con demencia esa pérdida está más acentuada. Según se envejece algunas funciones intelectuales se degradan, lo que da lugar al deterioro cognitivo del envejecimiento, que afecta a la memoria, el lenguaje, la capacidad ejecutiva, la orientación espacial y temporal, la atención, el cálculo, el pensamiento y la capacidad de juicio y abstracción. Sin embargo, estas alteraciones suelen ser muy leves y son compensadas por la propia persona, por lo que puede desarrollar sus actividades cotidianas. Se considera que existe una demencia cuando el deterioro de las funciones cognitivas es mayor y la persona pierde la capacidad de realizar esas actividades. Por lo tanto, toda demencia implica deterioro cognitivo, pero todo deterioro no es una demencia.
La demencia es causada por diferentes patologías y lesiones que afectan al cerebro, como la enfermedad de Alzheimer (EA) o los accidentes cerebrovasculares. Constituye una de las principales causas de dependencia y discapacidad entre las personas mayores en el mundo entero.
La EA es la demencia más frecuente en personas mayores de 70 años, y la edad es el principal factor de riesgo. Aunque es común en personas mayores, no es una consecuencia normal del envejecimiento.
Clasificación y tipos de demencia
En la actualidad, existen diferentes metodologías para clasificar este trastorno. Algunas clasificaciones se basan en la edad de inicio, otras en los síntomas neurológicos o la distribución topográfica, pero la más extendida es la que se realiza en función de la etiología, que se describe a continuación.
Demencias degenerativas o primarias
• Predominio cortical:
– Enfermedad de Alzheimer.
– Demencia frontotemporal: enfermedad de Pick, enfermedad de la motoneurona.
– Degeneraciones focales: demencia semántica, atrofia cortical posterior, afasia primaria progresiva, apraxia primaria progresiva.
• Predominio subcortical:
– Corea de Huntington.
– Degeneración corticobasal.
– Demencia por cuerpos de Lewy.
– Enfermedad de Parkinson.
– Parálisis supranuclear progresiva.
Demencias vasculares
• Isquémicas:
Demencia multiinfarto.
Demencia por infarto estratégico (cuerpo calloso).
Estado lagunar (síndrome pseudobulbar).
Leucoencefalopatía subcortical arteriosclerótica (enfermedad de Binswanger).
Angiopatías hereditarias.
Vasculitis.
Angiopatía hipertensiva y arteriosclerótica.
• Isquémicas hipóxicas:
Encefalopatía difusa isquémica-hipóxica.
Infartos incompletos de la sustancia blanca.
Infartos de zonas fronterizas.
• Hemorrágicas:
Hematoma subdural crónico.
Hemorragia subaracnoidea.
Hematoma cerebral.
Angiopatía amieloide.
• Combinadas.
Demencias secundarias
• Por alteración de la dinámica del líquido cefalorraquídeo.
• Asociada a neoplasias: tumor cerebral primario o metastásico, síndrome paraneoplásico.
• De origen infeccioso: bacterias, micosis, vírica, priones.
• De origen endocrino: insuficiencia hipofisaria, alteraciones tiroideas, insuficiencia suprarrenal, síndrome de Cushing.
• De origen metabólico: encefalopatía urémica, hepática, hipoglucemia crónica.
• De origen tóxico: fármacos, alcohol, metales pesados.
• Por carencias: tiamina, ácido nicotínico, ácido fólico, vitamina B12.
• Por enfermedad desmielinizante: esclerosis múltiple.
• Por traumatismos.
• Por vasculitis y colagenosis.
• Por enfermedades psiquiátricas: depresión, esquizofrenia.
• Otras demencias.
Existen también en el anciano alteraciones cognitivas sin relevancia significativa en sus actividades ocupacionales, domésticas o sociales. Como ya se ha indicado, constituyen el denominado «deterioro de memoria asociado a la edad» (DEMAE). Esta alteración no puede considerarse una enfermedad y se clasifica según su clínica en:
• Deterioro cognitivo muy leve o sin demencia.
• Deterioro cognitivo leve o con demencia dudosa.
Este proceso, y fundamentalmente la pérdida subjetiva de memoria de las personas mayores, está fuertemente relacionado con la ansiedad y el miedo a desarrollar demencia. En general, los factores emocionales desempeñan un papel importante en la evolución de la enfermedad.
Etiología
Existen multitud de factores que pueden afectar al funcionamiento normal del cerebro, debido a que es un órgano complejo y multifacético. De modo que las demencias pueden presentar una gran variedad de causas específicas. No obstante, en definitiva serán el resultado de la muerte de las células nerviosas o de la pérdida de comunicación entre ellas.
La demencia degenerativa se caracteriza por la muerte progresiva e irreversible de las neuronas cerebrales y la pérdida de sinapsis, provocando atrofia cerebral y disminución de neurotransmisores.
La demencia de etiología vascular es el resultado de una o varias lesiones vasculares cerebrales que inducen la muerte neuronal. La clínica dependerá del tipo de arteria afectada y de su tamaño: infarto único o múltiples infartos, hemorragia cerebral, arteriopatía...
 Otro tipo de demencias son las provocadas por trastornos neurológicos no degenerativos o por afecciones no localizadas en el sistema nervioso central. Puede producirse por causas infecciosas, endocrino-metabólicas, toxicológicas o patológicas. En general, son poco frecuentes, se estima que el 5% de los pacientes de edad avanzada con deterioro cognitivo presentan alteraciones metabólicas o medicamentosas que son responsables de éste o al menos lo agravan (tabla 1).
Otro tipo de demencias son las provocadas por trastornos neurológicos no degenerativos o por afecciones no localizadas en el sistema nervioso central. Puede producirse por causas infecciosas, endocrino-metabólicas, toxicológicas o patológicas. En general, son poco frecuentes, se estima que el 5% de los pacientes de edad avanzada con deterioro cognitivo presentan alteraciones metabólicas o medicamentosas que son responsables de éste o al menos lo agravan (tabla 1).
Algunos de estos factores que influyen en el desarrollo y la evolución de la demencia son los siguientes:
• Hábito de fumar.
• Ingestión de bebidas alcohólicas.
• Hipertensión arterial.
• Diabetes mellitus.
• Cardiopatía.
• Hipercolesterolemia.
• Enfermedades de la glándula tiroides.
• Antecedentes familiares de demencia.
• Síndrome de Down.
• Trauma craneal.
• Bajo nivel de educación.
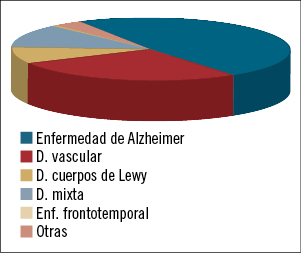 Epidemiología (figura 1)
Epidemiología (figura 1)
La demencia afecta principalmente a personas mayores, aunque hay una creciente cantidad de casos que comienzan antes de los 65 años (entre el 2-9% de todos ellos).
Se ha estimado que en 2010 había 35,6 millones de personas con demencia, que se registran 7,7 millones de casos nuevos por año a escala mundial y que Europa occidental es la región con mayor número de personas con demencia.
El número de personas con demencia casi se duplicará cada 20 años, y la mayor parte de este aumento tendrá lugar en países de ingresos medios en rápido desarrollo. En 2014, el 58% de las personas con demencia vivían en este tipo de países, y se pronostica que esta proporción aumentará hasta el 71% para el año 2050.
La prevalencia se incrementa de manera exponencial con la edad, y según la Organización Mundial de la Salud (OMS) para los hombres existe menor prevalencia (19-29%) que para las mujeres.
El 60-70% de todas las demencias son de tipo Alzheimer, la vascular es la segunda más frecuente, a la que le sigue la demencia por cuerpos de Lewy y por último la frontotemporal.
Las patologías «mixtas» son más comunes que las «puras», en concreto es muy habitual la asociación de enfermedad de Alzheimer y demencia vascular, así como de la primera con demencia con cuerpos de Lewy.
El envejecimiento poblacional está teniendo un profundo impacto en la aparición de la epidemia global de demencia, lo que está influyendo en una mayor toma de conciencia y en la demanda de servicios.
Según datos de la OMS, el coste social de la demencia en el mundo ronda los 600.000 millones de dólares, de los cuales el 89% se gasta en países de ingresos altos.
Diagnóstico
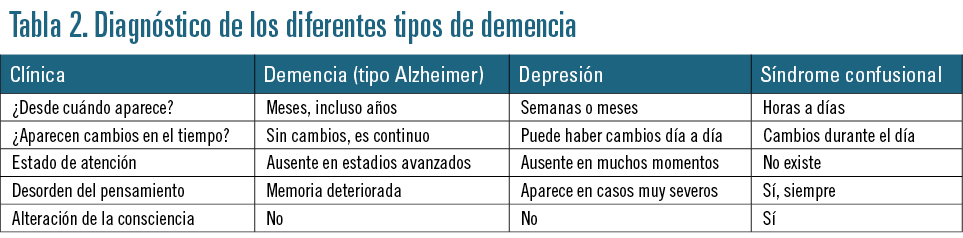
Ante un paciente con sospecha de deterioro cognitivo, habría que descartar en primer lugar un síndrome confusional (expresión clínica de un daño agudo o subagudo que afecta al sistema nervioso central) y luego una depresión. El síndrome confusional es sumamente frecuente y está subdiagnosticado. Se produce principalmente en personas mayores (Laurila JV, 2004) (tabla 2).
Para llevar a cabo el diagnóstico, debe efectuarse un examen neurológico que incluya nivel de conciencia y funcionamiento neurocognitivo, valorar el estado de hidratación y nutrición del paciente, evidenciar posibles focos infecciosos y comprobar si existe abuso o suspensión brusca de alcohol.
Una vez descartado el síndrome confusional, debe realizarse una entrevista clínica detallada al paciente y a quienes conviven con él, con el apoyo de test o escalas de valoración mental y funcional, además de una exploración física y pruebas complementarias: analítica que incluya función renal y hepática, hemograma, determinación de vitamina B12, ácido fólico y hormonas tiroideas, y en algunos casos pruebas de neuroimagen para excluir causas de demencia secundaria y tratable, como hematomas o tumores.

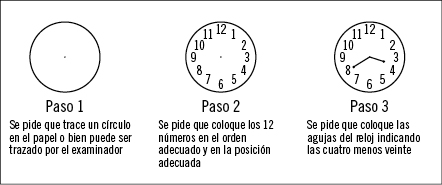 En general, existen dos grandes grupos de pruebas de cribado cognitivo: test cognitivos globales, como el Mini-Mental State Examination (MMSE) (figura 2), el cuestionario de evaluación clínico de demencia, el Montreal Cognitive Assessment (MoCA) o el test de los siete minutos, y los más específicos de cada área cognitiva que podrían llevarse a cabo cuando los anteriores han mostrado sospecha de deterioro en alguno de los test anteriores, como son el test del reloj (para la función ejecutiva, razonamiento, planificación y visuoespacial) (figura 3), el de la fluencia verbal o el de Wechsler Memory (que profundizan en el área de la memoria y el lenguaje).
En general, existen dos grandes grupos de pruebas de cribado cognitivo: test cognitivos globales, como el Mini-Mental State Examination (MMSE) (figura 2), el cuestionario de evaluación clínico de demencia, el Montreal Cognitive Assessment (MoCA) o el test de los siete minutos, y los más específicos de cada área cognitiva que podrían llevarse a cabo cuando los anteriores han mostrado sospecha de deterioro en alguno de los test anteriores, como son el test del reloj (para la función ejecutiva, razonamiento, planificación y visuoespacial) (figura 3), el de la fluencia verbal o el de Wechsler Memory (que profundizan en el área de la memoria y el lenguaje).
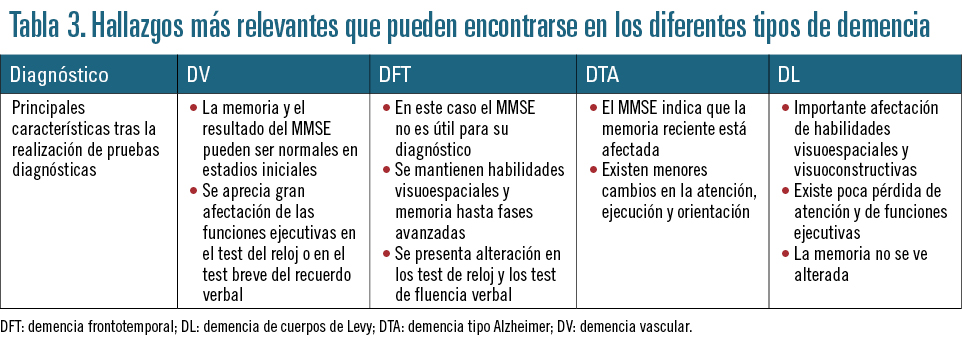
Los hallazgos más relevantes que pueden encontrarse en los diferentes tipos de demencia con estas pruebas son los descritos en la tabla 3.
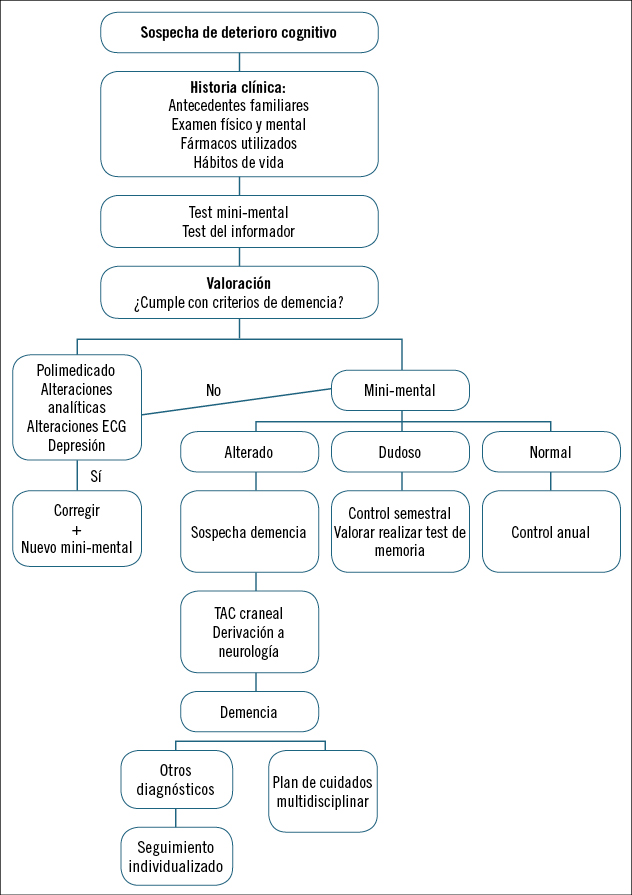
En la figura 4 se presenta el algoritmo que debe aplicarse ante la sospecha de deterioro cognitivo.
Tratamiento
El tratamiento tiene como objetivo mejorar la calidad de vida del paciente y del cuidador, retrasar el deterioro cognitivo y mejorar o prevenir los síntomas psiquiátricos, psicológicos y de comportamiento.
Las medidas no farmacológicas constituyen el primer escalón terapéutico y deben mantenerse junto con el uso de medicamentos cuando éstos sean necesarios.
Hoy por hoy, no se dispone de fármacos que puedan detener o revertir la demencia, y los que pueden emplearse están indicados para mejorar los síntomas asociados a la enfermedad.
Intervenciones no farmacológicas
Los objetivos terapéuticos de estas intervenciones son estimular y mantener las capacidades mentales, evitar la desconexión del entorno y fortalecer las relaciones sociales, prevenir trastornos del comportamiento y aumentar la autonomía y la calidad de vida, tanto la del propio paciente como la de sus familiares y cuidadores.
Intervenciones sobre el enfermo
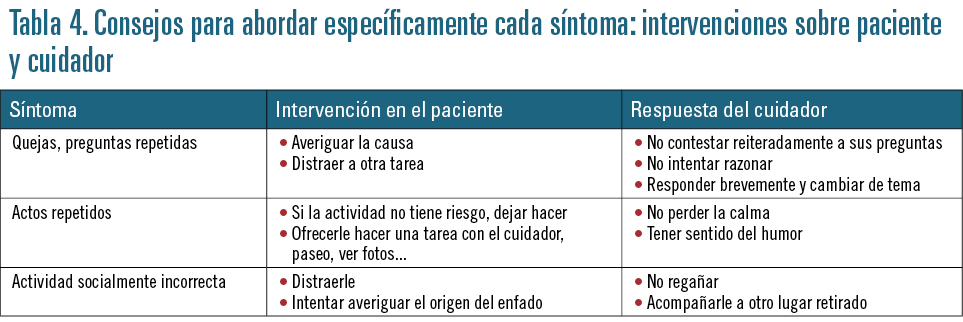
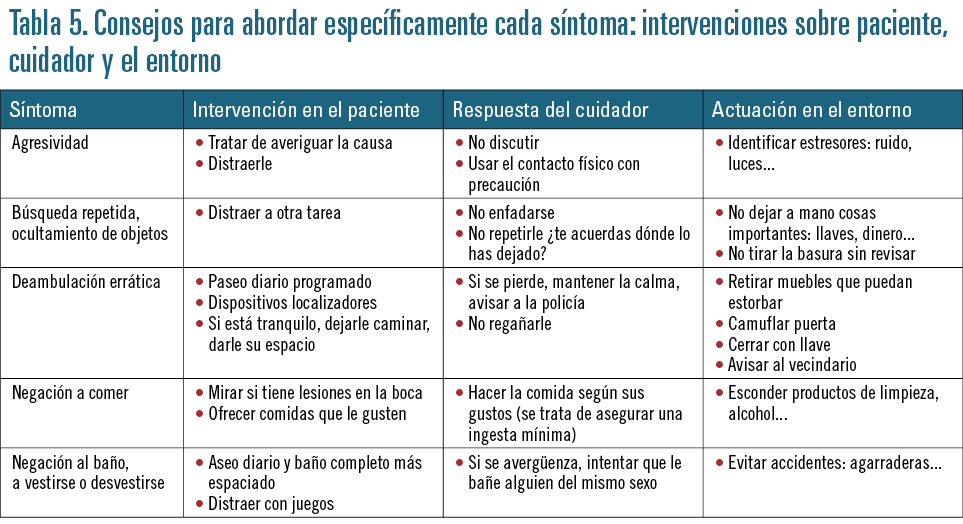
• Intervenciones sobre comportamientos: técnicas de modificación de conducta. Son técnicas realizadas por los cuidadores cuyo objetivo es el control de los síntomas psicológicos y conductuales asociados a la demencia. Se basan en identificar el síntoma, sus factores desencadenantes y sus consecuencias, con vistas a su modificación, intentando distraer al paciente con otra actividad sin discutir ni enfrentarse con él. Algunos ejemplos se especifican en las tablas 4 y 5.
• Terapia de orientación a la realidad. Consiste en dar información actualizada y real del entorno del paciente, para orientarle en el espacio, en el tiempo y en su propia identidad.
• Técnicas de reminiscencia. Conocida como «terapia del recuerdo». Su objetivo es evocar recuerdos del pasado del paciente para mantener su identidad y mejorar su autoestima.
• Terapia de validación. Se basa en reforzar el pensamiento del afectado, aunque sea erróneo. Pretende establecer una comunicación con los pacientes por medio de la aceptación de la realidad y las convicciones tal como son experimentadas por ellos.
• Entrenamiento cognitivo. Consiste en la repetición supervisada de un conjunto de actividades diseñadas para ejercitar una función cognitiva específica, como la memoria, la atención o la planificación. Se puede realizar de forma individual, en grupos o a través de programas informáticos. Se basa en que la repetición de una actividad puede mejorar o mantener la capacidad funcional en el área que se entrena.
• Estimulación sensorial. Consiste en el uso de diferentes estímulos (luces, sonidos, olores, contacto físico, tacto...) para favorecer las capacidades cognitivas, así como la mejora de la afectividad y de la conducta. Una variante en la «estimulación sensorial multiple» (Snoezelen), en la que se utilizan salas especiales equipadas con distintos aparatos y recursos para estimular los componentes sensoriales y cognitivos. La musicoterapia consiste en la utilización de la música para estimular las capacidades cognitivas, puede mejorar el estado anímico, la comunicación y la expresión emocional del paciente.
Otros estímulos como masajes o intervenciones a través del tacto pueden ayudar a reducir la agitación.
• Ejercicio físico. El ejercicio físico planificado en pacientes con demencia ligera es eficaz para mejorar la autonomía en las actividades de la vida diaria y reducir la carga del cuidador. También mejora el estado de ánimo, el insomnio y las relaciones sociales.
Intervenciones sobre el entorno
Consisten en adaptar el entorno físico para favorecer la orientación temporoespacial, facilitar las actividades de la vida diaria y evitar accidentes.
Se recomienda señalizar las habitaciones, crear un ambiente agradable (evitando ruidos molestos y manteniendo una iluminación adecuada) y reforzar la orientación con calendarios visibles.
Se debe prestar especial atención a la prevención de accidentes, guardando objetos potencialmente peligrosos, retirando muebles que obstaculicen el paso, instalando asideros en el baño, etc.
Intervenciones sobre la familia y el cuidador
Consisten en facilitar apoyo psicológico y emocional al cuidador y a la familia, suministrándoles información sobre la enfermedad y los recursos sociales disponibles (ayudas a domicilio, centros de día, residencias...) y ayudándoles a adquirir habilidades frente a los problemas derivados del cuidado.
Tratamientos alternativos
• Ginkgo biloba. Además de actuar como neuroprotector y antioxidante, por su efecto vasodilatador y antiagregante, así como por sus escasos efectos adversos (salvo en personas en tratamiento con anticoagulantes), puede ser útil en el tratamiento del deterioro cognitivo leve de perfil vascular o con factores de riesgo vascular asociados.
• Panax ginseng. Parece ejercer efectos beneficiosos sobre la cognición y la memoria. Su modesta utilidad se ha puesto de manifiesto en dos estudios, en los que se concluye que podría mejorar los síntomas cognitivos en la EA, aunque no detendría la progresión de la enfermedad.
• Vitamina E. El estrés oxidativo puede ser un factor importante en el desarrollo del deterioro cognitivo, por lo que la vitamina E podría ser útil por su efecto antioxidante.
Sin embargo, en una revisión Cochrane publicada en 2017 no se han encontrado evidencias de que administrada a pacientes con deterioro cognitivo leve prevenga la progresión de la demencia ni que mejore la función cognitiva en pacientes con deterioro cognitivo leve o Alzheimer.
• Ácidos grasos omega 3. El DHA (ácido docosahexaenoico) constituye el 30-40% del total de ácidos grasos en la sustancia gris cerebral, e interviene en múltiples funciones cerebrales. Los ácidos grasos omega 3 podrían tener un efecto protector frente al riesgo de demencia y deterioro cognitivo asociado a la edad. En el estudio MIDAS, publicado en 2010, se concluyó que en dosis de 900 mg/día durante 24 semanas mejoraban el aprendizaje y la memoria en el deterioro cognitivo asociado a la edad, pero son necesarios más estudios para determinar la dosis y el tiempo de suplementación necesarios para conseguir el efecto más beneficioso.
• Vitaminas B1, B6, B12, ácido fólico. No han demostrado ser eficaces en pacientes con deterioro cognitivo que no presentan un déficit manifiesto de estos elementos.
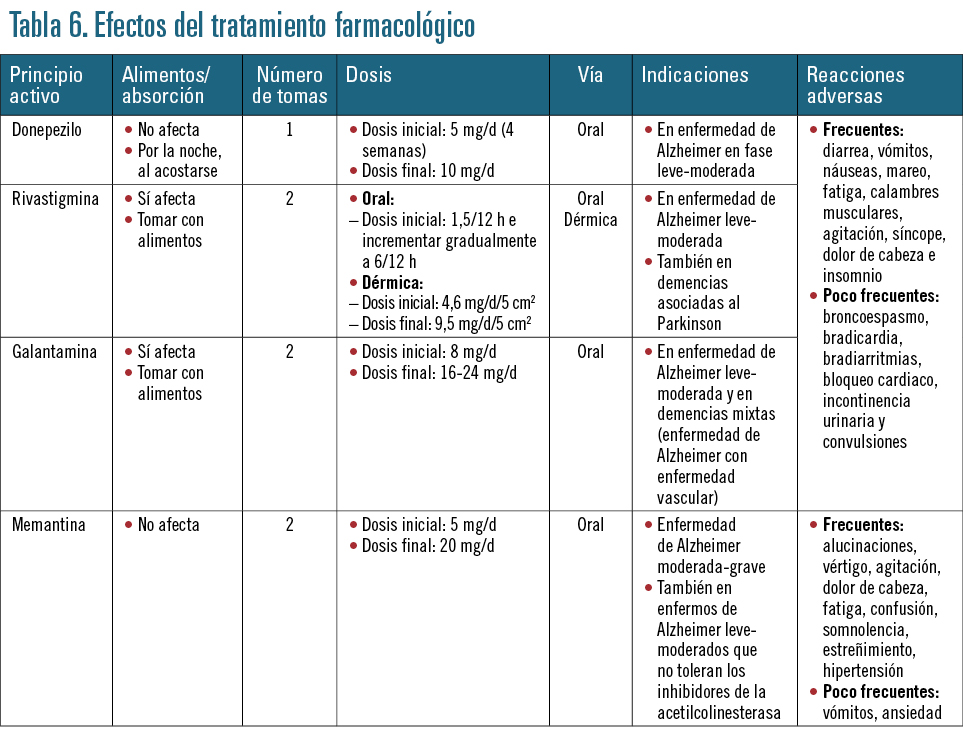
Tratamiento farmacológico (tabla 6)
Este apartado se refiere fundamentalmente a la EA que, como ya se ha indicado, es la forma más común de demencia.
Tratamiento de los síntomas cognitivos
Existen dos posibilidades de tratamiento, que a su vez pueden combinarse para aumentar los beneficios.
• Inhibidores de la acetilcolinesterasa (IACE). Actualmente se dispone de tres fármacos: donepezilo, galantamina, y rivastigmina. Todos ellos pueden mejorar o estabilizar por un tiempo la memoria y la capacidad de pensamiento en algunas personas. A la hora de instaurar el tratamiento deben tenerse en cuenta las reacciones adversas, que en ciertos casos disminuyen o desaparecen con el incremento gradual de las dosis, pero en otros deben ser tratadas (náuseas y vómitos) y en algunos casos pueden dar lugar al abandono del tratamiento (síntomas parkinsonianos, alteraciones al caminar).
No existen diferencias relevantes entre ellos en cuanto a su seguridad y eficacia, por lo que se recomienda seleccionar el tratamiento por criterios económicos, salvo que existan interacciones medicamentosas o se presenten efectos adversos que aconsejen adaptar la terapia.
El tratamiento debe ajustarse periódicamente en función de la evolución del trastorno.
• Antagonistas del receptor N-metil-D-aspartato (NMDA). El único disponible es la memantina y está indicada en la EA moderada a grave. Evita el declive de la capacidad de aprender y memorizar. Las reacciones adversas son debidas a la estimulación colinérgica a nivel cerebral y periférico. Destacan las siguientes: gastrointestinales (diarrea, dolor abdominal, náuseas, vómitos, pérdida de apetito), alteraciones del sueño, cefaleas, mareos, fatiga y calambres musculares. Otras aparecen con poca frecuencia, como el bloqueo auriculoventricular, la bradicardia y las convulsiones.
Estos efectos son dosis-dependientes y disminuyen cuando se administran junto con alimentos. También pueden controlarse iniciando el tratamiento con dosis bajas e ir aumentando gradualmente hasta conseguir la dosis óptima tolerada.
Tratamiento de los síntomas no cognitivos: psicológicos y conductuales (SPCD)
Los trastornos de la conducta y los síntomas psicológicos y psiquiátricos son otra parte fundamental en el abordaje terapéutico de los pacientes con demencia. En ocasiones es necesario utilizar fármacos de una forma ocasional, y en otras durante un tiempo más prolongado.
El tratamiento debe iniciarse con dosis bajas, que deben irse incrementando según la necesidad hasta la remisión del síntoma y posteriormente reevaluando la respuesta.
Hoy en día se dispone de pocos fármacos útiles para el tratamiento de los SPCD. En principio, si no existe ninguna contraindicación o intolerancia, el tratamiento base se realiza con un inhibidor de la colinesterasa o con memantina, ya que por ellos mismos pueden aliviar o prevenir los síntomas o disminuir las dosis de otros fármacos empleados para los SPCD. Además, se utilizan otros medicamentos que pueden servir para tratar posibles síntomas adicionales como ansiedad, irritabilidad, depresión, alteración del pensamiento, insomnio, impulsividad, agresividad o agitación:
• Antipsicóticos o neurolépticos. Es la medicación más utilizada en el tratamiento de cuadros psicóticos graves o episodios de gran agresividad que pongan en peligro al propio paciente o acompañante. Su eficacia es limitada y sus efectos adversos son frecuentes, por lo que debe realizarse una valoración del balance beneficio-riesgo antes de instaurar el tratamiento.
Los antipsicóticos atípicos (risperidona, olanzapina, quetiapina y aripiprazol) presentan menos reacciones adversas que los típicos (haloperidol). La risperidona es el único fármaco con indicación en su ficha técnica para el tratamiento de los trastornos de la conducta en la demencia, y se considera de elección en los estados de agitación y psicosis en la mayoría de las Guías de Práctica Clínica. Estos antipsicóticos atípicos, además, están relacionados con un aumento del riesgo de muerte en pacientes con demencia, de ahí que tengan restricciones de uso en personas mayores de 75 años.
El haloperidol se utiliza en estados de agresividad pero durante periodos cortos.
• Antidepresivos. Los más utilizados son los inhibidores selectivos de la recaptación de serotonina (ISRS) (citalopram y sertralina). También se utilizan trazodona y mirtazapina. No deben considerarse como primera línea de elección para tratar la depresión en pacientes con demencia, debido a las frecuentes reacciones adversas que producen y a su escasa eficacia.
• Benzodiacepinas e hipnóticos. Están indicados para el tratamiento del insomnio y se recomienda utilizar los de vida media corta, en dosis bajas (0,5 a 2 mg) y durante un tiempo limitado (1-3 semanas) (lorazepam o lormetazepam). En insomnio resistente puede emplearse trazodona.
• Antiepilépticos. Están aprobados para la agitación y agresión en pacientes con demencia cuando los fármacos de primera línea son ineficaces o mal tolerados, pero se dispone de pocos estudios que justifiquen su uso (lamotrigina, carbamazepina, oxcarbazepina, litio, ácido valproico, topiramato, levetiracetam y gabapentina).
Papel del farmacéutico
Como agente sanitario próximo y accesible, el farmacéutico puede tener un papel importante tanto en la detección precoz como en el proceso terapéutico del paciente, así como en la atención a los cuidadores. Todo ello sin olvidar la labor realizada en la dispensación y asesoramiento sobre los tratamientos farmacológicos, aspectos nutricionales, etc.
Detección precoz
Es importante ofrecer información sobre los posibles indicios de un cuadro de demencia, y en su caso recomendar la visita al médico para confirmar o descartar las posibles sospechas.
Debemos sospechar de la existencia de un cuadro de deterioro cognitivo ante las siguientes situaciones:
• Quejas reiteradas de pérdida de memoria.
• Dificultad para resolver tareas habituales.
• Observación de cambios cognitivos o conductuales.
• Desorientación temporal o espacial.
• Colocación de objetos fuera de lugar.
• Cambios persistentes de humor, de conducta o de personalidad.
• Aparición de dificultades para realizar las actividades de la vida diaria.
Prevención del deterioro cognitivo
Aunque no existe una forma comprobada de prevenir el deterioro cognitivo, se pueden dar los siguientes consejos:
• Llevar a cabo una dieta mediterránea, baja en grasas y rica en omega 3, y aumentar el consumo de ácido fólico y alimentos con antioxidantes (carotenos, vitamina E, vitamina C), como frutas y verduras de color oscuro.
• Controlar los factores de riesgo cardiovascular: hipertensión, diabetes, dislipemia, obesidad.
• Evitar el consumo de alcohol y tabaco.
• Practicar aficiones y mantener relaciones sociales.
Asesoramiento farmacéutico al cuidador
El cuidador es una figura importante que va a estar sometida a un gran desgaste físico y emocional, por lo que es importante ofrecerle todo el apoyo posible. Desde la farmacia comunitaria podemos aconsejarles sobre diferentes aspectos, como:
• Dispositivos para adaptar el entorno y ayudas técnicas que mejoren la autonomía en las tareas diarias: agarraderos y sillas para el baño, elevadores de inodoro...
• Uso de espesantes si aparece disfagia a líquidos y otros aspectos relacionados con la nutrición.
Además podemos informarles sobre los recursos sociales disponibles, como ayudas a domicilio, centros de día, residencias temporales, y de las distintas asociaciones que existen.
Aspectos asistenciales farmacéuticos
Si el paciente está polimedicado, es conveniente ofrecer al cuidador un servicio personalizado de dosificación (SPD) para facilitar la adherencia al tratamiento.
|
Abreviaturas DCL: deterioro cognitivo leve EA: enfermedad de Alzheimer MMSE: Mini-Mental State Examination MoCA: cuestionario de evaluación clínico de demencia Montreal Cognitive Assessment SPCD: síntomas psicológicos y conductuales |
Bibliografía
Agencia Española del Medicamentos y Productos Sanitarios. Fichas técnicas. Disponible en: http://www.aemps.gob.es/cima
Ayuso T, Ederra MJ, Manubens JM, Nuin MA, Villar D, Zubicoa J. Abordaje de la demencia. Guía de actuación en la coordinación Atención Primaria-Neurología. Servicio Navarro de Salud-Osasunbidea, 2007.
Brañas Baztán F, Serra Rexach JA. Orientación y tratamiento del anciano con demencia. Información Terapéutica del Sistema Nacional de Salud. 2002; 26(3): 65-77. Disponible en: http://www.msc.es/farmacia/infmedic.
Castellanos Pinedo F, Cid Gala M, Duque San Juan P, Zurdo Martín J. Abordaje integral de la demencia. Información Terapéutica del Sistema Nacional de Salud. 2011; 35(2): 39-45.
Castillo E, Villagrasa Sansebastian V. Tratamiento farmacológico de la demencia. El Farmacéutico. 2014; 506: 37-39.
Demencia. Nota descriptiva. Septiembre 2017. Disponible en: www.who.int/mediacentre/factsheets/fs362/es/
Emre M, Aarsland D, Albanese A, Byrne EJ, et al. Rivastigmine for dementia associated with Parkinson’s disease. N Engl J Med. 2004; 351: 2.509-2.518.
Farina N, Llewellyn D, Isaac M, Tabet N. Vitamin E for Alzheimer’s dementia and mild cognitive impairment. Cochrane Database Syst Rev. 2017; 4: CD002854. DOI: 10.1002/14651858.CD002854.pub5
Fisterra.com. Atención Primaria en la Red [sede web]. Guías clínicas. Tratamiento farmacológico de los síntomas psicológicos y conductuales de la demencia. Última revisión: 03/02/16. Disponible en: http://www.fisterra.com/guías-clínicas
Fisterra.com. Atención Primaria en la Red [sede web]. Guías clínicas. Demencia tipo Alzheimer. Última revisión: 05/02/13. Disponible en: http://www.fisterra.com/guías-clínicas
Fisterra.com. Atención Primaria en la Red [sede web]. Guías clínicas. Síntomas psicológicos y conductuales en el paciente con demencia: intervenciones no farmacológicas. Última revisión: 30/12/15. Disponible en: http://www.fisterra.com/guías-clínicas
Galasko D. The diagnostic evaluation of a patient with dementia. Continuum (Minneap Minn). 2013; 19 (2 Dementia): 397-410.
Gauthier S, Cummings J, Ballard C, Brodaty H, et al. Management of behavioral problems in Alzheimer’s disease. Int Psychogeriatr. 2010; 22: 346-372.
Grupo de trabajo de la Guía de práctica clínica sobre la atención integral a las personas con enfermedad de Alzheimer y otras demencias.
Guía de Práctica Clínica sobre la atención integral a las personas con enfermedad de Alzheimer y otras demencias.
Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Política Social e Igualdad.
Agència d´Informació, Avaluació i Qualitat en Salut de Cataluña; 2012.
Guías de Práctica Clínica en el SNS: AIAQS Núm. 2009/07
Hansen RA, Gartlehner G, Webb AP, Morgan LC, Moore CG, Jonas DE. Efficacy and safety of donepezil, galantamine and rivastigmine for the treatment of Alzheimer’s disease: a systematic review and meta-analysis. Clin Interv Aging. 2008; 3: 211-225.
Heo JH, Lee ST, Chu K, Oh MJ, Park HJ, Shim JI, et al. An open-label trial of Korean red ginseng as an adjuvant treatment for cognitive impairment in patients with Alzheimer’s disease. Eur J Neurol. 2008; 15(8): 865-868.
Lee MS, Yang EJ, Kim JI, Ernst E. Ginseng for cognitive function in Alzheimer’s disease: a systematic review. J Alzheimers Dis. 2009; 18(2): 339-344.
Laurila JV, Pitkala KH, Strandberg TE, Tilvis RS. Impact of different diagnostic criteria on prognosis of delirium: a prospective study. Dement Geriatr Cogn Disord. 2004; 18: 240-244.
Meneu García E. Demencias: concepto, clasificación y casos clínicos. El Farmacéutico. 2014; 504: 25-29.
National Guidelines for Seniors’ Mental Health of Canada. The Assessment and treatment of Delirium. Mayo, 2006.
Nota informativa antipsicóticos clásicos y aumento de mortalidad en pacientes ancianos con demencia. Ref: 2008/19. Agencia Española de Medicamentos y Productos Sanitarios.
Olivera-Pueyo J, Pelegrín C. Prevención y tratamiento del deterioro cognitivo leve. Psicogeriatría. 2015; 5(2): 45-55. Disponible en: www.viguera.com/sepg
Organización Mundial de la Salud, Alzheimer’s Disease International. Demencia: una prioridad de salud pública. Washington: OPS OMS;2013. Disponible en: www.who.int/mental_health/publications/dementia_report_2012/es/
Panorama actual del Medicamento. Consejo General de Colegios Farmacéuticos. Enfermedad de Alzheimer. 2012; 356: 647-667.
Rodríguez JO, Ortiz LF, Schwochert RM. Síntomas psicológicos y conductuales de la demencia: prevención, diagnóstico y tratamiento. Revista de Neurología. 2012; 55: 598-608.
Romero Á, Fernández E, López J, Suz J, Cordero J. Actualización en diagnóstico y manejo de la demencias. Aportes prácticos en nuestro contexto. Revista Finlay. 2012; 2(1): 76-88.
Sadowsky CH, Galvin JE. Guidelines for the management of cognitive and behavioral problems in dementia. J Am Board Fam Med. 2012; 25(3): 350-366.
Sorbi S, Hort J, Erkinjuntti T, Fladby T, Gainotti G, Gurvit H, et al.; EFNS Scientist Panel on Dementia and Cognitive Neurology. EFNS-ENS Guidelines on the diagnosis and management of disorders associated with dementia. Eur J Neurol. 2012; 19(9): 1.159-1.179.
Sosa MJ. Deterioro cognitivo en la vejez. ¿Fenómeno normal? Tesis doctoral. 2016. Disponible en: http://scholar.google.es/scholar_url?url=http%3A%2F%2Fwww.sifp.psico.edu.uy%2Fsites%2Fdefault%2Ffiles%2FTrabajos%2520finales%2F%2520Archivos%2Ftfg_m.jose_sosa.pdf&hl=es&sa=T&oi=ggp&ct=res&cd=0&ei=QzMDWp3vK5KejgShzqOYDw&scisig=AAGBfm16KnGS8HlgqD_ZQUaS14glJ8nZhA&nossl=1&ws=1280x591
Winblad B, Jones RW,Wirth Y, Stöffler A, Möbius HJ. Memantine in moderate to severe Alzheimer’s disease: a meta-analysis of randomised clinical trials. Dement Geriatr Cogn Disord. 2007; 24: 20-27.
Yurko-Mauro K, McCarthy D, Rom D, Nelson EB, Ryan AS, Blackwell A, et al. MIDAS investigators. Beneficial effects of docosahexaenoic acid on cognition in age-related cognitive decline. Alzheimer´s & Dementia. 2010; 6: 456-464.